Wiele osób rozważających operację haluksów obawia się, czy problem może powrócić. Ten artykuł dostarczy kompleksowych, opartych na faktach medycznych informacji na temat ryzyka nawrotu palucha koślawego po zabiegu, wyjaśni jego przyczyny oraz wskaże skuteczne metody zapobiegania, pomagając podjąć świadomą decyzję.
Czy haluksy mogą powrócić po operacji? Co musisz wiedzieć o ryzyku nawrotu deformacji
- Tak, haluksy mogą powrócić po operacji, co jest nazywane nawrotem deformacji, a nie "odrastaniem" kości.
- Skuteczność nowoczesnych metod operacyjnych jest wysoka (90-95%), ale ryzyko nawrotu waha się od 5% do 25%.
- Główne przyczyny nawrotów to: niewłaściwy dobór metody operacyjnej, niepełna korekcja wady, niestosowanie się do zaleceń pooperacyjnych oraz indywidualne predyspozycje.
- Kluczowe dla sukcesu jest doświadczenie chirurga, wybór odpowiedniej metody (np. Scarf, Chevron) oraz ścisłe przestrzeganie zaleceń pooperacyjnych przez pacjenta.
- Zapobieganie nawrotom obejmuje rehabilitację, noszenie odpowiedniego obuwia i ewentualnie wkładek ortopedycznych.
- W przypadku nawrotu należy skonsultować się z ortopedą w celu oceny możliwości leczenia zachowawczego lub rewizyjnego zabiegu.
Czy haluksy mogą powrócić? Rozprawiamy się z obawami pacjentów
Dlaczego pytanie o nawrót haluksa jest tak częste? Zrozumienie istoty problemu
Jako ortopeda doskonale rozumiem, dlaczego pytanie o nawrót haluksa po operacji jest jednym z najczęściej zadawanych w moim gabinecie. Pacjenci, którzy zmagają się z paluchem koślawym, często doświadczają przewlekłego bólu, trudności w chodzeniu i ograniczeń w codziennym życiu. Perspektywa długiej rekonwalescencji po zabiegu, a także nadzieja na trwałe rozwiązanie problemu, sprawiają, że obawa przed powrotem deformacji jest bardzo silna. To naturalne, że chcemy mieć pewność, iż podjęta decyzja o operacji przyniesie oczekiwane, długotrwałe rezultaty. Właśnie dlatego tak ważne jest, aby rozwiać wszelkie wątpliwości i przedstawić realistyczny obraz sytuacji.
Mit "odrastającej kości" czym w rzeczywistości jest nawrót palucha koślawego?
Wiele osób używa potocznego określenia "odrastanie kości", gdy mówi o powrocie haluksa. Muszę jasno podkreślić, że jest to mit. Kość, która została skorygowana lub usunięta podczas operacji, nie "odrasta" w dosłownym sensie. Nawrót haluksa, czyli fachowo mówiąc nawrót deformacji palucha koślawego, to stopniowy powrót do pierwotnego, nieprawidłowego ustawienia stopy. Oznacza to, że paluch ponownie zaczyna odchylać się na zewnątrz, a głowa pierwszej kości śródstopia uwidacznia się, tworząc charakterystyczną "guzkę". Ryzyko takiego nawrotu, choć w dużej mierze zależy od wielu czynników, w literaturze medycznej szacuje się na od 5% do nawet 25% w niektórych przypadkach. Moim zadaniem jest minimalizowanie tego ryzyka, a Twoim zrozumienie, co możesz zrobić, aby w tym pomóc.
Co wpływa na sukces operacji? Kluczowe czynniki ryzyka nawrotu haluksów
Rola chirurga i metody operacyjnej: Dlaczego doświadczenie i technika mają znaczenie?
Sukces operacji haluksów w dużej mierze zależy od dwóch kluczowych czynników: doświadczenia chirurga oraz właściwego doboru metody operacyjnej do stopnia zaawansowania wady. W mojej praktyce zawsze podkreślam, że każdy pacjent jest inny, a jego stopa wymaga indywidualnej oceny. Niepełna korekcja wady podczas zabiegu, np. niewystarczające przesunięcie kości lub niezrównoważenie tkanek miękkich, jest jedną z najczęstszych przyczyn nawrotów. Dobrze wykonana operacja to taka, która nie tylko usunie ból, ale także przywróci prawidłową biomechanikę stopy, co jest kluczowe dla długotrwałego efektu.
Twoje geny i budowa stopy: Czy jesteś w grupie podwyższonego ryzyka?
Niestety, nie wszystkie czynniki ryzyka nawrotu haluksów możemy kontrolować. Indywidualne predyspozycje, takie jak wiotkość stawów, czyli nadmierna ruchomość więzadeł, czy uwarunkowania genetyczne, mogą znacząco wpływać na ryzyko powrotu deformacji. Jeśli w Twojej rodzinie haluksy występowały u wielu osób, prawdopodobieństwo ich wystąpienia u Ciebie, a także ewentualnego nawrotu po operacji, może być wyższe. Nie oznacza to jednak, że operacja jest bezcelowa. Wręcz przeciwnie, świadomość tych predyspozycji pozwala mi jako lekarzowi na dobór jeszcze bardziej precyzyjnej metody i wdrożenie intensywniejszych działań profilaktycznych po zabiegu.
Błędy pooperacyjne: Jakie zachowania pacjenta mogą prowadzić do powrotu deformacji?
Nawet najlepiej wykonana operacja może zostać zniweczona przez nieprawidłowe postępowanie pacjenta w okresie pooperacyjnym. W mojej ocenie, niestosowanie się do zaleceń lekarza i fizjoterapeuty to jeden z głównych winowajców nawrotów. Oto najczęstsze błędy, które obserwuję:
- Zbyt wczesne obciążanie stopy: Po operacji kości potrzebują czasu na zrost. Zbyt szybkie i intensywne obciążanie operowanej stopy może prowadzić do destabilizacji korekcji i powrotu deformacji.
- Rezygnacja z obuwia pooperacyjnego: Specjalne obuwie jest zaprojektowane tak, aby chronić stopę i utrzymywać ją w prawidłowej pozycji. Zbyt szybka rezygnacja z niego na rzecz zwykłych butów to prosta droga do problemów.
- Noszenie nieodpowiedniego obuwia: Wysokie obcasy, wąskie noski, płaskie i twarde podeszwy to wszystko czynniki, które przyczyniają się do powstawania i nawrotów haluksów. Powrót do takich nawyków po operacji jest bardzo ryzykowny.
- Brak lub nieregularna rehabilitacja: Rehabilitacja jest kluczowa dla wzmocnienia mięśni stopy, poprawy jej biomechaniki i stabilizacji. Pomijanie jej lub wykonywanie ćwiczeń nieregularnie osłabia efekty zabiegu.
- Ignorowanie wkładek ortopedycznych: Jeśli zaleciłem noszenie indywidualnych wkładek, to nie jest to kaprys. Wkładki wspierają prawidłowe ułożenie stopy i rozkładają naciski, co jest istotne w profilaktyce nawrotów.
Nowoczesne metody operacyjne w walce z nawrotami haluksów
Chevron, Scarf, Lapidus czym różnią się najskuteczniejsze techniki?
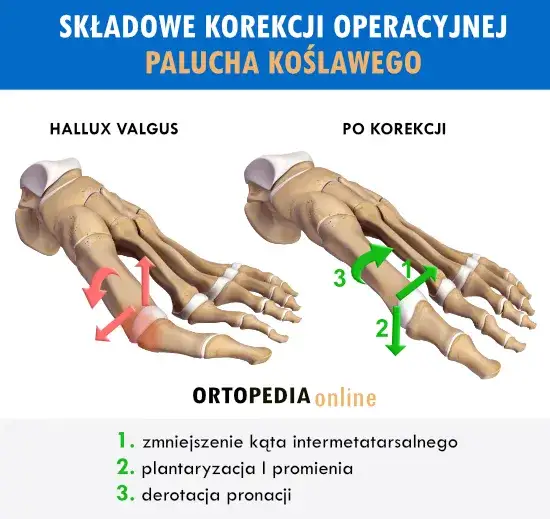
Na przestrzeni lat medycyna ortopedyczna opracowała ponad 150 różnych metod operacji haluksów. Dziś, w mojej praktyce, skupiam się na technikach, które oferują najlepsze długoterminowe wyniki i najniższy odsetek nawrotów. Do najskuteczniejszych i najczęściej stosowanych należą:
- Osteotomia Chevron: To jedna z najpopularniejszych metod, polegająca na wykonaniu nacięcia w kształcie litery "V" w głowie pierwszej kości śródstopia, a następnie przesunięciu jej w celu korekcji kąta. Jest szczególnie skuteczna w umiarkowanych deformacjach.
- Osteotomia Scarf: Bardziej zaawansowana technika, polegająca na wykonaniu nacięcia w kształcie litery "Z" w trzonie pierwszej kości śródstopia. Pozwala na większą korekcję i jest często stosowana w bardziej zaawansowanych przypadkach. Umożliwia zarówno skrócenie, wydłużenie, jak i obrót kości.
- Osteotomia Lapidus (artrodeza stawu śródstopno-klinowatego): Ta metoda polega na usztywnieniu stawu między pierwszą kością śródstopia a kością klinowatą. Jest szczególnie skuteczna w przypadkach dużej niestabilności stopy i bardzo zaawansowanych deformacji, gdzie inne metody mogą być niewystarczające.
Te techniki, w przeciwieństwie do starszych metod, nie tylko korygują ustawienie palucha, ale przede wszystkim przywracają prawidłową anatomię i biomechanikę całej przedniej części stopy, co jest kluczowe dla zapobiegania nawrotom.
Jakie metody niosą ze sobą największe ryzyko niepowodzenia i dlaczego?
W przeszłości stosowano metody operacyjne, które dziś uznajemy za mniej skuteczne w kontekście długoterminowej profilaktyki nawrotów. Przykładem jest metoda Kellera, szczególnie u młodszych pacjentów, która polegała na resekcji (usunięciu) części głowy pierwszej kości śródstopia. Choć szybko przynosiła ulgę w bólu, korygowała jedynie tkanki miękkie i nie rozwiązywała problemu niestabilności czy nieprawidłowej osi kości. W efekcie często prowadziło to do osłabienia stopy, bólu w innych częściach przodostopia oraz, co najważniejsze, do znacznie większego ryzyka nawrotu deformacji. Dlatego obecnie odchodzi się od takich technik na rzecz bardziej kompleksowych osteotomii.
Indywidualne podejście: Jak lekarz dobiera najlepszą operację dla Ciebie?
Wybór odpowiedniej metody operacyjnej to zawsze indywidualna decyzja, którą podejmuję wspólnie z pacjentem, po dokładnej diagnostyce. Biorę pod uwagę wiele czynników, takich jak stopień deformacji (oceniany na podstawie zdjęć RTG), wiek pacjenta, jego poziom aktywności fizycznej, ogólny stan zdrowia, a także ewentualne współistniejące problemy ze stopą. Nie ma jednej "najlepszej" metody dla wszystkich. Moim celem jest zawsze dobranie takiej techniki, która zapewni największą skuteczność i minimalne ryzyko nawrotu, dostosowaną do Twoich unikalnych potrzeb.

Jak skutecznie zapobiegać nawrotom haluksów po operacji?
Pierwsze tygodnie po zabiegu: Złote zasady rekonwalescencji
Okres bezpośrednio po operacji jest absolutnie kluczowy dla długoterminowego sukcesu i zapobiegania nawrotom. To czas, kiedy tkanki się goją, a kości zrastają w nowej, skorygowanej pozycji. Złote zasady rekonwalescencji, których zawsze uczulam moich pacjentów, to:
- Noszenie specjalnego obuwia pooperacyjnego: Przez pierwsze 4-6 tygodni (lub dłużej, w zależności od metody) konieczne jest noszenie specjalnego buta odciążającego przodostopie. Zapewnia on stabilizację, chroni operowaną stopę i pozwala na bezpieczne poruszanie się.
- Odpowiednio długi okres odciążania stopy: Unikanie pełnego obciążania operowanej stopy przez zalecony czas jest niezwykle ważne. Wczesne obciążenie może zdestabilizować korekcję i prowadzić do powikłań.
- Regularne kontrole u lekarza: Wizyty kontrolne pozwalają mi monitorować proces gojenia, oceniać postępy i w razie potrzeby modyfikować zalecenia.
- Stosowanie się do zaleceń dotyczących higieny rany: Prawidłowa pielęgnacja rany zapobiega infekcjom, które mogłyby opóźnić gojenie.
- Unikanie długotrwałego stania i chodzenia: W pierwszych tygodniach należy ograniczyć aktywność, aby dać stopie czas na regenerację.
Rehabilitacja to podstawa: Jakie ćwiczenia chronią przed powrotem haluksa?
Kiedy minie ostry okres pooperacyjny i kości zaczną się zrastać, rozpoczyna się kolejny, niezwykle ważny etap rehabilitacja. To ona jest fundamentem długotrwałego sukcesu. Regularne ćwiczenia, prowadzone pod okiem doświadczonego fizjoterapeuty, mają na celu wzmocnienie mięśni krótkich stopy, poprawę jej elastyczności, balansu oraz przywrócenie prawidłowych wzorców chodu. Silne i sprawne mięśnie stopy są naturalnym stabilizatorem, który pomaga utrzymać skorygowaną pozycję palucha i zapobiega powtórnemu powstawaniu deformacji. To inwestycja w zdrowie Twojej stopy na lata.
Buty po operacji haluksów: Jakie obuwie wybrać, a jakiego unikać jak ognia?
Wybór odpowiedniego obuwia po operacji to nie tylko kwestia komfortu, ale przede wszystkim kluczowy element profilaktyki nawrotów. To, co nosisz na stopach, ma ogromny wpływ na ich biomechanikę i rozkład nacisków. Oto moje zalecenia:
-
Obuwie zalecane:
- Szerokie noski: Pozwalają palcom swobodnie się układać, nie uciskając ich.
- Płaska podeszwa lub niski obcas (do 2-3 cm): Zapewnia równomierne rozłożenie ciężaru ciała na całą stopę.
- Miękkie, elastyczne materiały: Dają stopie komfort i nie krępują ruchów.
- Dobre trzymanie stopy: Sznurowane lub zapinane buty, które stabilizują stopę.
- Amortyzująca podeszwa: Redukuje wstrząsy podczas chodzenia.
-
Obuwie, którego należy unikać jak ognia:
- Wysokie obcasy: Przenoszą nadmierny ciężar na przodostopie, zwiększając nacisk na operowany staw i sprzyjając deformacji.
- Wąskie noski: Ściskają palce, zmuszając je do nienaturalnej pozycji i sprzyjając powrotowi haluksa.
- Całkowicie płaskie buty bez wsparcia łuku: Mogą prowadzić do przeciążeń i niestabilności stopy.
- Twarde, sztywne podeszwy: Nie amortyzują i nie pozwalają stopie na naturalną pracę.
Czy wkładki ortopedyczne są koniecznością po zabiegu?
W wielu przypadkach po operacji haluksów zalecam stosowanie indywidualnych wkładek ortopedycznych. Nie są one koniecznością dla każdego, ale dla pacjentów z pewnymi predyspozycjami, takimi jak płaskostopie czy nadmierna pronacja (koślawość) stopy, mogą okazać się niezwykle pomocne. Wkładki te są projektowane na miarę, aby wspierać prawidłowe łuki stopy, korygować jej ustawienie i równomiernie rozkładać naciski. Dzięki temu odciążają operowane obszary i pomagają utrzymać skorygowaną pozycję, znacząco zmniejszając ryzyko nawrotu deformacji. To kolejny element kompleksowej profilaktyki, który warto rozważyć.
Co robić, gdy haluks powraca? Scenariusze działania
Pierwsze niepokojące sygnały: Kiedy należy zgłosić się do lekarza?
Nawet przy najlepszej profilaktyce i starannym przestrzeganiu zaleceń, w niektórych przypadkach może dojść do nawrotu deformacji. Ważne jest, aby nie ignorować pierwszych niepokojących sygnałów. Jeśli zauważysz, że paluch ponownie zaczyna się odchylać, pojawia się ból w okolicy operowanego stawu, trudności w noszeniu obuwia, czy też dyskomfort podczas chodzenia, niezwłocznie umów się na wizytę u ortopedy. Wczesna interwencja może zapobiec dalszemu postępowi deformacji i otworzyć drogę do mniej inwazyjnych rozwiązań.
Czy ponowna operacja to jedyne wyjście? Opcje leczenia nawrotu
W przypadku nawrotu haluksa ponowna operacja, czyli zabieg rewizyjny, nie zawsze jest jedynym wyjściem. W zależności od stopnia nawrotu i objawów, możemy rozważyć różne scenariusze działania. Często na początku próbujemy leczenia zachowawczego, które może obejmować intensywną rehabilitację, specjalistyczne wkładki ortopedyczne, a także modyfikację obuwia. Jeśli jednak deformacja jest zaawansowana, ból znaczny, a leczenie zachowawcze nie przynosi rezultatów, konieczna może okazać się ponowna interwencja chirurgiczna. Muszę jednak zaznaczyć, że zabiegi rewizyjne są zazwyczaj trudniejsze technicznie niż pierwsza operacja, wymagają większego doświadczenia chirurga i mogą wiązać się z dłuższą rekonwalescencją. Dlatego tak ważne jest, aby od początku dążyć do jak najlepszych rezultatów i zapobiegać nawrotom.Przeczytaj również: Haluksy: Skuteczne leczenie i ulga w bólu co naprawdę działa?
Realistyczne oczekiwania i skuteczność leczenia haluksów
Czy warto operować haluksy mimo ryzyka? Bilans zysków i strat
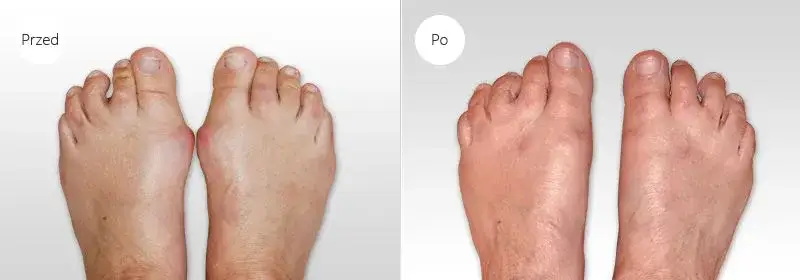
Patrząc na bilans zysków i strat, mogę z całą odpowiedzialnością stwierdzić, że operacja haluksów jest wysoce skuteczną metodą leczenia, która znacząco poprawia jakość życia pacjentów. Mimo istnienia ryzyka nawrotu, które szacuje się na 5-25%, skuteczność nowoczesnych zabiegów wynosi 90-95%. Oznacza to, że zdecydowana większość pacjentów odczuwa trwałą ulgę w bólu, poprawę funkcji stopy i możliwość powrotu do normalnej aktywności. Zyski, takie jak ustąpienie bólu, poprawa estetyki stopy, możliwość noszenia różnorodnego obuwia i ogólna poprawa komfortu życia, zazwyczaj znacznie przewyższają potencjalne ryzyko nawrotu czy długotrwałej rekonwalescencji. Moim celem jest zawsze, abyś po operacji mógł cieszyć się zdrowymi i sprawnymi stopami.
Jakie wnioski powinieneś wyciągnąć dla siebie przed podjęciem decyzji?
Podjęcie decyzji o operacji haluksów to ważny krok, który wymaga świadomości i odpowiedzialności. Oto kluczowe wnioski, które, mam nadzieję, pomogą Ci w tym procesie:
- Nawrót jest możliwy, ale nie jest regułą: Rozumienie, że haluks może powrócić, ale nie jest to nieuniknione, pozwala na realistyczne podejście do leczenia.
- Wybór chirurga ma fundamentalne znaczenie: Doświadczenie i umiejętności operatora oraz dobór odpowiedniej metody to podstawa sukcesu. Nie bój się pytać o kwalifikacje i preferowane techniki.
- Twoja rola jest kluczowa: Ścisłe przestrzeganie zaleceń pooperacyjnych, regularna rehabilitacja i dbałość o odpowiednie obuwie to Twoja inwestycja w długotrwały efekt.
- Profilaktyka to podstawa: Nawet po udanej operacji, dbanie o stopy poprzez odpowiednie obuwie i ewentualne wkładki ortopedyczne jest niezbędne.
- Nie zwlekaj z reakcją: Jeśli zauważysz niepokojące sygnały, natychmiast skonsultuj się z ortopedą. Wczesna interwencja zawsze daje lepsze rokowania.