Ten artykuł to kompleksowy przewodnik po haluksach, wyjaśniający ich przyczyny, objawy oraz pełne spektrum dostępnych metod leczenia od domowych sposobów, przez rozwiązania ortopedyczne, aż po interwencje chirurgiczne. Dowiesz się, jak skutecznie radzić sobie z tą dolegliwością i kiedy należy szukać profesjonalnej pomocy, aby podjąć świadomą decyzję o najlepszej ścieżce leczenia dla Twoich stóp.
Leczenie haluksów: od domowych metod po operację kompleksowy przewodnik po dostępnych opcjach
- Haluksy to deformacja stawu u podstawy dużego palca stopy, której przyczyną są często genetyka, nieodpowiednie obuwie i płaskostopie.
- Metody zachowawcze, takie jak ćwiczenia, fizjoterapia i produkty ortopedyczne, mogą spowolnić postęp wady i łagodzić ból.
- Aparaty korekcyjne, separatory i wkładki ortopedyczne oferują codzienne wsparcie, ale ich skuteczność w cofaniu zaawansowanych zmian jest ograniczona.
- Operacja jest rozważana, gdy metody nieinwazyjne nie przynoszą ulgi, a ból i deformacja znacząco utrudniają funkcjonowanie.
- Wybór metody operacyjnej zależy od stopnia zaawansowania haluksa, a rekonwalescencja po zabiegu trwa zazwyczaj od 2 do 3 miesięcy.
- Kluczowa jest profilaktyka, obejmująca noszenie odpowiedniego obuwia i regularne ćwiczenia stóp, aby zapobiegać nawrotom i powstawaniu haluksów.
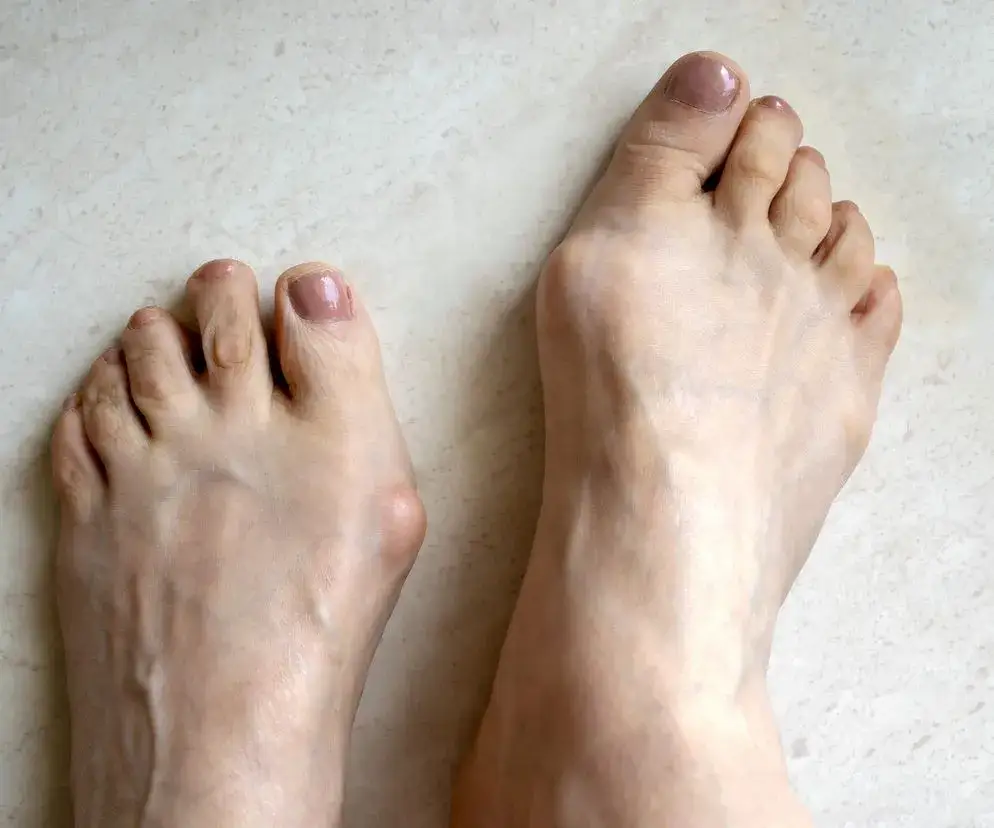
Haluksy: co to jest i dlaczego nie wolno ich lekceważyć
Jako ekspert w dziedzinie zdrowia stóp, często spotykam się z pacjentami, którzy bagatelizują pierwsze objawy haluksów. Niestety, to błąd, który może prowadzić do poważniejszych problemów. Haluks, czyli paluch koślawy (łac. hallux valgus), to nic innego jak deformacja stawu śródstopno-paliczkowego u podstawy dużego palca stopy. Charakteryzuje się odchyleniem palucha w stronę pozostałych palców, co prowadzi do uwypuklenia głowy pierwszej kości śródstopia po stronie przyśrodkowej. To właśnie ta "guzka" jest najbardziej widocznym i często bolesnym objawem.
Geny, buty czy styl życia co naprawdę powoduje paluch koślawy?
Z mojego doświadczenia wynika, że haluksy rzadko mają jedną, izolowaną przyczynę. Zazwyczaj jest to splot kilku czynników, które wzajemnie się potęgują. Warto zrozumieć, co dokładnie sprzyja ich powstawaniu:
- Predyspozycje genetyczne: Jeśli Twoi rodzice lub dziadkowie mieli haluksy, istnieje większe prawdopodobieństwo, że i Ty będziesz się z nimi zmagać. To jeden z najsilniejszych czynników ryzyka, na który niestety nie mamy wpływu.
- Noszenie nieodpowiedniego obuwia: To klasyczny winowajca. Obuwie z wąskimi noskami, które ściskają palce, oraz wysokie obcasy, które nadmiernie obciążają przodostopie, drastycznie zwiększają ryzyko. Stopy po prostu nie są stworzone do takich tortur.
- Płaskostopie poprzeczne: Ta wada stopy, polegająca na obniżeniu łuku poprzecznego, często idzie w parze z haluksami. Płaskostopie zmienia biomechanikę stopy, prowadząc do nieprawidłowego rozkładu ciężaru i przeciążeń w obrębie przodostopia.
- Choroby reumatyczne: Schorzenia takie jak reumatoidalne zapalenie stawów (RZS) mogą prowadzić do osłabienia struktur stawowych i więzadeł, co sprzyja powstawaniu deformacji, w tym haluksów.
Od lekkiego dyskomfortu po ostry ból: jak rozpoznać pierwsze objawy haluksów?
Rozwój haluksów to proces stopniowy. Na początku możesz odczuwać jedynie subtelny dyskomfort, zwłaszcza po dłuższym chodzeniu w niewygodnym obuwiu. Często pacjenci zgłaszają uczucie ucisku, pieczenia lub lekkie zaczerwienienie w okolicy stawu. W miarę postępu wady, ból staje się bardziej intensywny i pojawia się częściej, nawet podczas codziennych czynności. Zaczyna być widoczna charakterystyczna "guzka" u podstawy palucha, a sam palec coraz bardziej odchyla się w stronę pozostałych. Mogą pojawić się również modzele i odciski na skórze, będące wynikiem tarcia i nieprawidłowego obciążenia.
Konsekwencje zaniedbania: jak postępująca deformacja wpływa na całe ciało?
Ignorowanie haluksów to prosta droga do pogorszenia stanu zdrowia całej stopy, a nawet dalszych części układu ruchu. Postępująca deformacja palucha koślawego zmienia biomechanikę chodu. Stopa zaczyna być obciążana nieprawidłowo, co prowadzi do powstawania bolesnych modzeli i odcisków, a także do deformacji pozostałych palców (np. palców młotkowatych). Co więcej, zmieniony wzorzec chodu wpływa na stawy kolanowe, biodrowe, a nawet kręgosłup, prowadząc do ich przeciążeń i bólu. Widziałem wielu pacjentów, u których zaniedbane haluksy były przyczyną przewlekłych bólów pleców czy problemów z kolanami. Dlatego tak ważne jest, aby nie czekać i podjąć działania, gdy tylko zauważysz pierwsze objawy.
Domowe sposoby na haluksy: pierwsza pomoc dla twoich stóp
Zanim pomyślisz o bardziej inwazyjnych metodach, warto spróbować domowych sposobów. Mogą one przynieść ulgę w bólu, spowolnić postęp deformacji, a nawet poprawić komfort życia. Oczywiście, nie cofną zaawansowanych zmian, ale są świetnym punktem wyjścia.
Zestaw ratunkowy dla Twoich stóp: najskuteczniejsze ćwiczenia wzmacniające i rozciągające
Regularne ćwiczenia to podstawa w walce z haluksami. Pomagają wzmocnić mięśnie stopy, poprawić jej elastyczność i utrzymać paluch w bardziej prawidłowej pozycji. Kluczem jest systematyczność kilka minut dziennie może zdziałać cuda. Oto kilka, które polecam:
- Podnoszenie palcami drobnych przedmiotów: Rozsyp na podłodze małe przedmioty, np. woreczek z grochem, kulki, ołówki. Staraj się podnosić je palcami stóp i przenosić do miseczki. To świetne ćwiczenie wzmacniające mięśnie krótkie stopy.
- Turlanie piłeczki tenisowej: Usiądź wygodnie i turlaj piłeczkę tenisową pod stopą, od palców aż po piętę. Wykonuj ruchy okrężne i wzdłużne. Ten masaż nie tylko rozluźnia, ale też stymuluje mięśnie i poprawia krążenie.
- "Pisanie" alfabetu paluchem: Usiądź i unieś stopę. Spróbuj "pisać" w powietrzu litery alfabetu za pomocą dużego palca. To ćwiczenie poprawia zakres ruchu i kontrolę nad palcem.
- Rozciąganie palców: Chwyć duży palec i delikatnie odciągaj go od pozostałych palców, a następnie prostuj. Możesz też użyć specjalnych gumek do ćwiczeń, aby zwiększyć opór. Celem jest rozciągnięcie przykurczonych tkanek i przywrócenie paluchowi bardziej naturalnej pozycji.
Naturalne metody łagodzenia bólu: kąpiele, okłady i masaże, które przynoszą ulgę
Gdy ból staje się dokuczliwy, warto sięgnąć po sprawdzone domowe sposoby na jego ukojenie. Nie zastąpią one leczenia przyczynowego, ale z pewnością poprawią komfort:
- Kąpiele stóp w wodzie z solą Epsom: Sól Epsom, czyli siarczan magnezu, ma właściwości przeciwzapalne i rozluźniające. Ciepła kąpiel z jej dodatkiem może przynieść szybką ulgę obolałym stopom.
- Kąpiele w naparze z liści laurowych: Liście laurowe są znane ze swoich właściwości przeciwzapalnych. Przygotuj mocny napar, ostudź go do przyjemnej temperatury i zanurz w nim stopy na około 15-20 minut.
- Okłady z jodyny i aspiryny: To stary, sprawdzony sposób na stany zapalne. Rozpuść kilka tabletek aspiryny w niewielkiej ilości jodyny i nasącz tym roztworem gazik. Przyłóż do bolącego miejsca na noc. Pamiętaj, aby wcześniej sprawdzić reakcję skóry na małym obszarze.
- Delikatne masaże: Regularny, delikatny masaż stopy, zwłaszcza w okolicy stawu palucha, może poprawić krążenie, rozluźnić napięte mięśnie i zmniejszyć ból. Możesz użyć ulubionego olejku eterycznego, np. lawendowego, dla dodatkowego efektu relaksacyjnego.
Dieta i suplementacja: czy to, co jesz, może wpłynąć na stan Twoich stawów?
Choć nie ma bezpośrednich dowodów na to, że konkretna dieta może wyleczyć haluksy, to z pewnością zdrowe odżywianie wspiera ogólną kondycję organizmu, w tym stawów. Dieta bogata w składniki przeciwzapalne, takie jak kwasy omega-3 (ryby, siemię lniane), antyoksydanty (owoce jagodowe, warzywa liściaste) oraz witaminy i minerały (witamina C, D, wapń), może przyczynić się do lepszego samopoczucia i zmniejszenia stanów zapalnych w organizmie. Unikanie przetworzonej żywności, nadmiaru cukru i tłuszczów trans również jest korzystne. Suplementacja, zwłaszcza witaminą D, może być rozważana po konsultacji z lekarzem, szczególnie w przypadku jej niedoborów, które mogą wpływać na zdrowie kości.
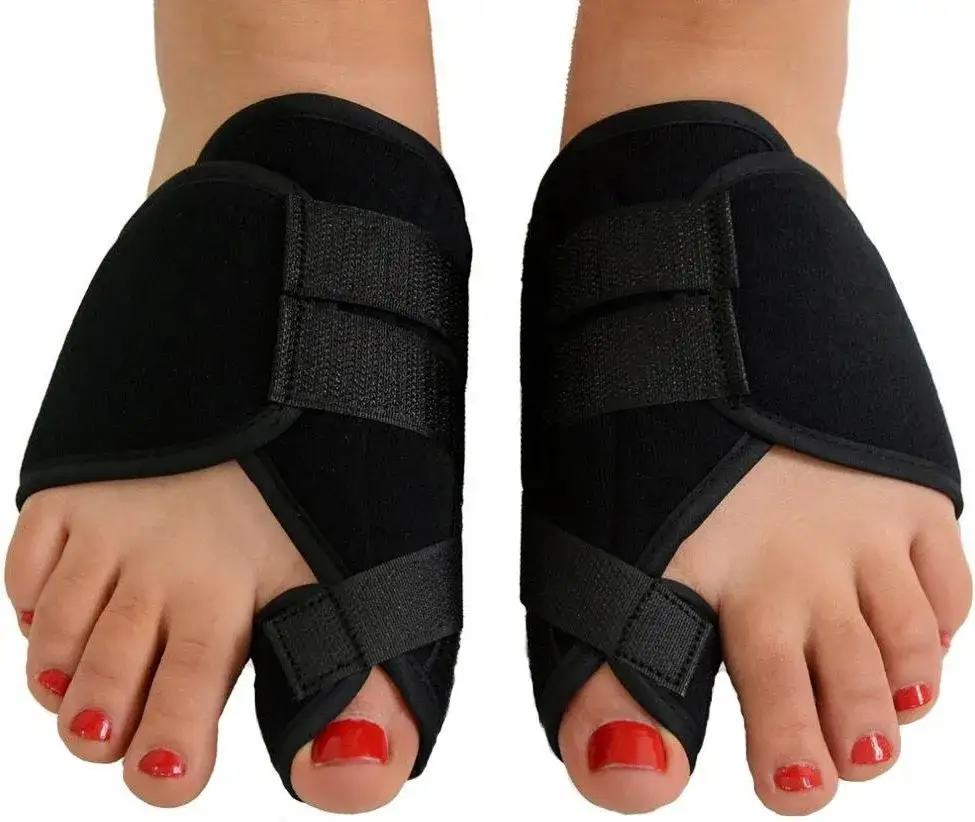
Produkty ortopedyczne i fizjoterapia: wsparcie bez operacji
Kiedy domowe sposoby to za mało, a operacja nie jest jeszcze konieczna lub chcesz jej uniknąć, z pomocą przychodzą produkty ortopedyczne i profesjonalna fizjoterapia. To bardzo ważne elementy leczenia zachowawczego, które mogą znacząco poprawić komfort życia i spowolnić postęp deformacji.
Aparaty korekcyjne na dzień i na noc jak działają i który wybrać dla siebie?
Aparaty korekcyjne to jedne z najpopularniejszych produktów ortopedycznych stosowanych w przypadku haluksów. Ich głównym zadaniem jest utrzymywanie palucha w prawidłowej pozycji, co ma hamować postęp wady i łagodzić ból. Dostępne są dwa główne typy:
- Aparaty na noc: Są zazwyczaj sztywne i mają za zadanie delikatnie, ale konsekwentnie odciągać paluch od pozostałych palców, korygując jego ustawienie podczas snu. Ich stosowanie może przynieść ulgę w porannym bólu i sztywności.
- Aparaty na dzień: Charakteryzują się ruchomym zawiasem, co umożliwia chodzenie. Są dyskretniejsze i można je nosić w szerszym obuwiu. Ich celem jest głównie utrzymanie prawidłowego ustawienia palucha podczas aktywności, zmniejszenie tarcia i bólu.
Wybór odpowiedniego aparatu zależy od stopnia deformacji, intensywności bólu i Twojego stylu życia. Zawsze polecam konsultację z ortopedą lub fizjoterapeutą, aby dobrać najlepsze rozwiązanie.
Wkładki ortopedyczne, separatory i kliny: codzienne wsparcie w walce z deformacją
Te drobne, ale bardzo skuteczne akcesoria ortopedyczne stanowią doskonałe uzupełnienie terapii haluksów, zapewniając ulgę i wsparcie w codziennym funkcjonowaniu:
- Separatory międzypalcowe: Najczęściej wykonane z miękkiego silikonu, umieszcza się je między dużym palcem a drugim palcem. Zapobiegają nachodzeniu palucha na sąsiedni palec, redukując tarcie, otarcia i ból. Są szczególnie przydatne, gdy deformacja jest już na tyle zaawansowana, że palce zaczynają na siebie nachodzić.
- Kliny: Podobnie jak separatory, kliny (również często silikonowe) mają za zadanie utrzymać prawidłowy odstęp między palcami. Mogą być stosowane również w innych miejscach stopy, aby korygować jej ułożenie.
- Wkładki ortopedyczne: To niezwykle ważny element, zwłaszcza gdy haluksom towarzyszy płaskostopie poprzeczne. Indywidualnie dobrane wkładki ortopedyczne korygują nieprawidłowe obciążenie stopy, wspierają łuki stopy i równomiernie rozkładają nacisk. Dzięki temu zmniejszają ból, poprawiają komfort chodzenia i mogą spowolnić postęp deformacji.
Taping i fizjoterapia: profesjonalna pomoc w hamowaniu postępu wady
Fizjoterapia odgrywa kluczową rolę w kompleksowym leczeniu zachowawczym haluksów. To nie tylko ćwiczenia, ale cała gama profesjonalnych metod, które mają na celu złagodzenie bólu, poprawę funkcji stopy i spowolnienie postępu wady. W gabinecie fizjoterapeuty możesz liczyć na:
- Terapię manualną: Specjalista pracuje nad mobilizacją stawów stopy, rozluźnianiem napiętych mięśni i przywracaniem prawidłowego zakresu ruchu.
- Kinezyterapię: To indywidualnie dobrane zestawy ćwiczeń, które wzmacniają osłabione mięśnie, rozciągają przykurczone struktury i uczą prawidłowych wzorców ruchowych.
- Taping (plastrowanie dynamiczne): Specjalne taśmy kinezjologiczne naklejane na stopę mogą wspierać mięśnie, korygować ustawienie palucha, zmniejszać obrzęki i łagodzić ból. To doskonałe uzupełnienie terapii, które działa przez całą dobę.
- Zabiegi fizykalne: Takie jak laseroterapia, ultradźwięki czy krioterapia, mogą być stosowane w celu zmniejszenia stanu zapalnego, redukcji bólu i przyspieszenia regeneracji tkanek.
Pamiętaj, że skuteczna fizjoterapia to inwestycja w zdrowie Twoich stóp, która może znacząco opóźnić, a nawet wyeliminować potrzebę operacji.
Kiedy szukać pomocy specjalisty? Sygnały alarmowe
Wielu moich pacjentów zwleka z wizytą u specjalisty, licząc na to, że problem sam zniknie. Niestety, w przypadku haluksów to rzadko się zdarza. Istnieją jasne sygnały, które powinny skłonić Cię do umówienia wizyty u ortopedy. Im wcześniej to zrobisz, tym większe szanse na skuteczne leczenie zachowawcze.Jak wygląda profesjonalna diagnoza u ortopedy i dlaczego jest tak ważna?
Wizyta u ortopedy to kluczowy krok w leczeniu haluksów. Lekarz przeprowadzi dokładne badanie fizykalne Twoich stóp, oceni zakres ruchu, stopień deformacji i obecność bólu. Zapyta również o Twoją historię medyczną, styl życia i rodzaj noszonego obuwia. Niezbędna będzie także diagnostyka obrazowa, najczęściej zdjęcie rentgenowskie stóp w pozycji obciążonej. Pozwala ono na precyzyjną ocenę kątów deformacji, stanu stawów i ewentualnych zmian zwyrodnieniowych. Na podstawie tych informacji ortopeda jest w stanie ustalić stopień zaawansowania haluksów i zaproponować najbardziej odpowiednią ścieżkę leczenia od metod zachowawczych po ewentualną operację.
Ból, który uniemożliwia normalne funkcjonowanie: moment decyzji o leczeniu operacyjnym
Decyzja o operacji nigdy nie jest łatwa, ale w niektórych przypadkach staje się koniecznością. Jako ortopeda, zawsze staram się najpierw wyczerpać wszystkie możliwości leczenia zachowawczego. Jeśli jednak:
- Leczenie zachowawcze, mimo konsekwentnego stosowania, nie przynosi ulgi w bólu.
- Deformacja powoduje silny, chroniczny ból, który utrudnia lub wręcz uniemożliwia normalne funkcjonowanie, chodzenie, uprawianie sportu.
- Masz poważne problemy z doborem obuwia, a każdy but powoduje ucisk i ból.
- Deformacja jest znacznie zaawansowana i prowadzi do powstawania innych wad stopy (np. palców młotkowatych).
Wtedy właśnie nadszedł moment, aby poważnie rozważyć leczenie operacyjne. Operacja jest ostatecznym rozwiązaniem, które ma na celu trwałe skorygowanie deformacji i przywrócenie komfortu życia.
Pytania, które musisz zadać lekarzowi przed podjęciem decyzji o zabiegu
Jeśli stoisz przed decyzją o operacji, pamiętaj, że masz prawo do pełnej informacji. Nie wahaj się zadawać pytań. Oto lista tych, które uważam za kluczowe:
- Jaka metoda operacyjna będzie w moim przypadku najlepsza i dlaczego?
- Jakie są potencjalne ryzyka i powikłania związane z tym konkretnym zabiegiem?
- Jak długo potrwa rekonwalescencja i jak będzie wyglądać krok po kroku?
- Czy będę musiał nosić specjalne obuwie lub ortezy po operacji?
- Kiedy będę mógł wrócić do normalnej aktywności, pracy, sportu?
- Jakie są oczekiwane rezultaty operacji czy ból zniknie całkowicie, czy deformacja zostanie w pełni skorygowana?
- Czy istnieją alternatywne metody leczenia, które moglibyśmy jeszcze rozważyć?
- Jaki jest odsetek nawrotów po tej metodzie operacyjnej?
Zadawanie tych pytań pomoże Ci podjąć świadomą decyzję i poczuć się pewniej przed zabiegiem.
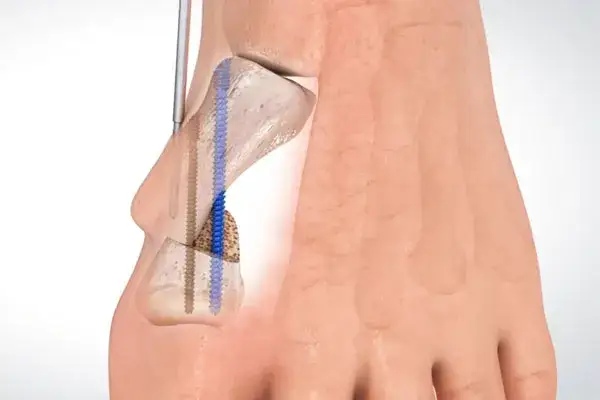
Operacja haluksów: ostateczne rozwiązanie i powrót do zdrowia
Kiedy metody zachowawcze zawodzą, operacja haluksów staje się często jedyną drogą do trwałego uwolnienia się od bólu i przywrócenia prawidłowej funkcji stopy. To poważna decyzja, ale dzięki nowoczesnym technikom chirurgicznym i odpowiedniej rekonwalescencji, większość pacjentów wraca do pełnej sprawności.
Scarf, Chevron, Lapidus: czym różnią się najpopularniejsze metody operacyjne?
Współczesna ortopedia oferuje wiele metod operacyjnych haluksów w Polsce stosuje się ich ponad sto! Wybór konkretnej techniki zależy od stopnia zaawansowania deformacji, wieku pacjenta i współistniejących problemów. Do najpopularniejszych należą osteotomie, czyli zabiegi polegające na przecięciu kości i zmianie jej osi. Wśród nich wyróżniamy:
- Osteotomia Scarf: To jedna z najczęściej wykonywanych operacji. Polega na wykonaniu cięcia w kształcie litery "Z" na pierwszej kości śródstopia, co pozwala na przesunięcie jej fragmentów i korekcję kąta palucha. Jest skuteczna w korekcji umiarkowanych i zaawansowanych deformacji.
- Osteotomia Chevron: Stosowana głównie w przypadku mniej zaawansowanych haluksów. Polega na wykonaniu cięcia w kształcie litery "V" w głowie pierwszej kości śródstopia i przesunięciu jej fragmentu.
- Metoda Lapidusa: Jest to bardziej złożona procedura, stosowana w przypadku dużych deformacji, niestabilności stawu śródstopno-klinowatego lub nawrotowych haluksów. Polega na zespoleniu pierwszej kości śródstopia z kością klinowatą, co stabilizuje podstawę palucha.
Wybór metody zawsze należy do chirurga ortopedy, który na podstawie badań i oceny klinicznej dobierze najodpowiedniejszą technikę dla Twojej stopy.
Operacja na NFZ czy prywatnie? Realne koszty, czas oczekiwania i standardy
Decyzja o wyborze placówki medycznej ma znaczenie. Oto porównanie operacji haluksów w ramach NFZ i prywatnie:| Kryterium | NFZ | Prywatnie |
|---|---|---|
| Refundacja | Tak, jeśli istnieją wskazania medyczne (ból, problemy z poruszaniem się). | Brak refundacji, pełny koszt pokrywa pacjent. |
| Czas oczekiwania | Bardzo długi, od kilku miesięcy do ponad dwóch lat, w zależności od województwa i placówki. | Zazwyczaj znacznie krótszy, od kilku tygodni do kilku miesięcy. |
| Koszty | Brak bezpośrednich kosztów dla pacjenta (poza ewentualnymi kosztami dojazdu, leków po wypisie). | Od 5 000 do 9 000 zł za jedną stopę (cena może się różnić w zależności od kliniki i metody). |
| Standardy/Komfort | Różne, w zależności od szpitala. Może wiązać się z dłuższym pobytem i mniej komfortowymi warunkami. | Zazwyczaj wyższe standardy, szybszy dostęp do terminów, często krótszy pobyt w komfortowych warunkach. |
Wybór zależy od Twojej sytuacji finansowej i tego, jak szybko potrzebujesz pomocy. Czas oczekiwania na NFZ bywa frustrujący, zwłaszcza gdy ból jest silny.
Powrót do sprawności krok po kroku: jak wygląda rekonwalescencja po zabiegu?
Operacja to dopiero początek drogi. Kluczowa dla sukcesu jest odpowiednia rekonwalescencja, która zazwyczaj trwa od 2 do 3 miesięcy. Oto, czego możesz się spodziewać:
- Pierwsze tygodnie (0-6 tygodni): Bezpośrednio po operacji stopa jest unieruchomiona w specjalnym bucie ortopedycznym lub opatrunku gipsowym. Przez pierwsze dni konieczne jest oszczędzanie stopy, unikanie obciążania i stosowanie zimnych okładów w celu zmniejszenia obrzęku. Chodzenie odbywa się w bucie ortopedycznym, który odciąża przodostopie.
- Fizjoterapia i ćwiczenia (od 2-3 tygodnia): Pod okiem fizjoterapeuty rozpoczyna się delikatna rehabilitacja. Obejmuje ona ćwiczenia mające na celu przywrócenie zakresu ruchu w stawie palucha, wzmocnienie mięśni stopy i poprawę krążenia.
- Stopniowe zwiększanie obciążenia (od 6-8 tygodnia): Po zdjęciu buta ortopedycznego stopniowo wraca się do noszenia wygodnego, szerokiego obuwia. Kontynuuje się intensywną rehabilitację, zwiększając obciążenie stopy i wprowadzając bardziej złożone ćwiczenia.
- Powrót do pełnej aktywności (2-3 miesiące i dłużej): Pełny powrót do sprawności, w tym do aktywności sportowej, następuje zazwyczaj po około 2-3 miesiącach, choć w niektórych przypadkach może trwać dłużej. Ważne jest, aby słuchać zaleceń lekarza i fizjoterapeuty, aby nie przeciążyć stopy i uniknąć powikłań.
Czy haluks może powrócić po operacji? Najczęstsze przyczyny nawrotów
Niestety, choć operacja jest bardzo skuteczna, istnieje niewielkie ryzyko nawrotu haluksa. Nie jest to częste, ale warto być świadomym czynników, które mogą sprzyjać ponownemu pojawieniu się deformacji. Do najczęstszych przyczyn nawrotów zaliczam:
- Predyspozycje genetyczne: Jeśli masz silne predyspozycje genetyczne, nawet po udanej operacji, ryzyko nawrotu jest nieco wyższe.
- Nieprzestrzeganie zaleceń pooperacyjnych: Zbyt szybkie obciążanie stopy, rezygnacja z rehabilitacji czy niestosowanie się do zaleceń dotyczących obuwia mogą znacząco zwiększyć ryzyko.
- Powrót do noszenia nieodpowiedniego obuwia: To jeden z kluczowych czynników. Jeśli po operacji wrócisz do noszenia butów z wąskimi noskami i na wysokich obcasach, stwarzasz idealne warunki do ponownego rozwoju deformacji.
- Niewłaściwie dobrana metoda operacyjna: Czasami, choć rzadko, zdarza się, że wybrana metoda operacyjna nie była optymalna dla danego typu deformacji, co może sprzyjać nawrotom.
Dlatego tak ważne jest, aby po operacji dbać o stopy i stosować się do zasad profilaktyki.
Jak zapobiegać haluksom: proste nawyki dla zdrowych stóp
Profilaktyka to najlepsza strategia w walce z haluksami. Nawet jeśli już się z nimi zmagasz, wdrożenie zdrowych nawyków może spowolnić ich rozwój i zapobiec nawrotom po leczeniu. To proste zmiany, które mają ogromne znaczenie dla zdrowia Twoich stóp.
Przewodnik po zakupach: jak wybrać idealne obuwie, które nie szkodzi stopom?
Wybór odpowiedniego obuwia to absolutna podstawa profilaktyki haluksów. Jako ortopeda, zawsze podkreślam, że buty powinny być przede wszystkim zdrowe dla stóp, a dopiero potem modne. Na co zwrócić uwagę podczas zakupów?
- Szeroki przód (nosek): To najważniejsza cecha. Palce powinny mieć swobodę ruchów i nie być ściśnięte. Unikaj butów ze zwężającymi się noskami.
- Niski obcas: Idealnie, jeśli obcas ma maksymalnie 2-3 cm wysokości. Wysokie obcasy nadmiernie obciążają przodostopie, co sprzyja powstawaniu haluksów.
- Elastyczne materiały: Buty wykonane z miękkiej skóry naturalnej lub innych elastycznych materiałów dopasowują się do kształtu stopy, nie uciskając jej.
- Odpowiednie dopasowanie: Upewnij się, że buty nie są ani za ciasne, ani za luźne. Pamiętaj, aby przymierzać buty pod koniec dnia, kiedy stopy są lekko opuchnięte.
- Dobra amortyzacja i wsparcie łuku: Podeszwa powinna być elastyczna, ale jednocześnie zapewniać odpowiednią amortyzację i wsparcie dla łuków stopy.
Przeczytaj również: Jak wyprostować haluksy? Skuteczne metody bez operacji i po!
Proste codzienne nawyki, które pomogą uniknąć problemu w przyszłości
Oprócz odpowiedniego obuwia, istnieją inne proste, ale skuteczne nawyki, które możesz wdrożyć w swoje codzienne życie, aby utrzymać stopy w zdrowiu i minimalizować ryzyko haluksów:
- Utrzymywanie prawidłowej masy ciała: Nadwaga i otyłość zwiększają obciążenie stóp, co może przyczyniać się do rozwoju deformacji. Dbanie o zdrową wagę to inwestycja w zdrowie całego układu ruchu.
- Regularne wykonywanie ćwiczeń wzmacniających stopy: Nawet jeśli nie masz jeszcze haluksów, regularne ćwiczenia, takie jak te, które opisałem wcześniej, wzmocnią mięśnie stopy i poprawią jej stabilność. To świetna profilaktyka!
- Unikanie długotrwałego stania: Jeśli Twoja praca wymaga długotrwałego stania, staraj się robić krótkie przerwy, zmieniać pozycję i wykonywać proste ćwiczenia rozciągające stopy.
- Masaże stóp: Regularne, nawet krótkie masaże stóp poprawiają krążenie, rozluźniają mięśnie i zwiększają świadomość ciała, co pomaga w utrzymaniu zdrowych stóp.
Pamiętaj, że zdrowe stopy to podstawa komfortowego życia. Dbanie o nie to inwestycja, która procentuje przez lata.