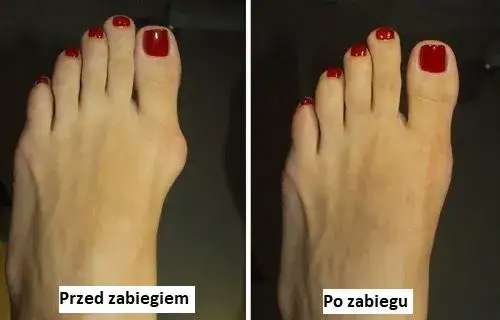
- Operacja haluksa polega na chirurgicznej korekcji deformacji palucha koślawego poprzez przecięcie i prawidłowe ustawienie kości (osteotomia) oraz ich stabilizację implantami.
- Głównym celem zabiegu jest redukcja bólu, poprawa funkcji stopy oraz estetyki.
- Wybór metody (np. Scarf, Chevron, MICA) zależy od stopnia deformacji i jest zawsze indywidualnie dobierany przez ortopedę.
- Zabieg trwa zazwyczaj 40-90 minut i jest przeprowadzany w znieczuleniu podpajęczynówkowym, co pozwala pacjentowi zachować świadomość.
- Kluczowym elementem powrotu do zdrowia jest noszenie specjalnego buta pooperacyjnego przez około 6 tygodni oraz intensywna rehabilitacja.
- Pełny powrót do aktywności i noszenia normalnego obuwia zajmuje od 3 do 6 miesięcy.
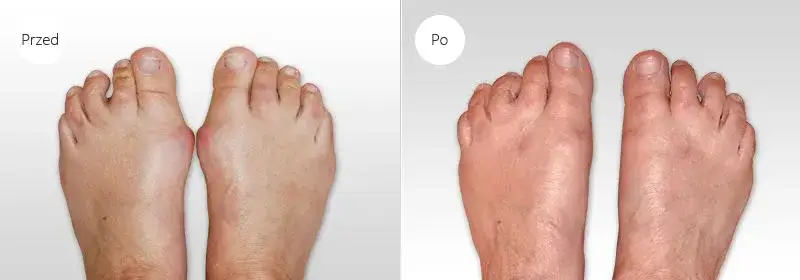
Czym jest operacja haluksa i kiedy staje się koniecznością?
Operacja haluksa, znana również jako operacja palucha koślawego, to zabieg chirurgiczny mający na celu korekcję deformacji stopy. Nie jest to jedynie kwestia estetyki, choć dla wielu pacjentów ma ona duże znaczenie. Przede wszystkim, moim zdaniem, chodzi o zniwelowanie uporczywego bólu i przywrócenie prawidłowej funkcji stopy, co pozwala na komfortowe codzienne funkcjonowanie. Zabieg polega na precyzyjnym przecięciu kości (osteotomii), ustawieniu ich w prawidłowej pozycji, a następnie zespoleniu za pomocą specjalnych implantów, takich jak śruby czy płytki.
Kiedy operacja staje się koniecznością? Z moich obserwacji wynika, że decyzja o zabiegu zapada zazwyczaj wtedy, gdy ból i deformacja są na tyle zaawansowane, że znacząco utrudniają codzienne funkcjonowanie. Pacjenci często skarżą się na problemy z chodzeniem, doborem obuwia, a także na przewlekłe stany zapalne. Jeśli metody leczenia zachowawczego takie jak specjalne wkładki, odpowiednie obuwie czy fizjoterapia przestają przynosić ulgę, a deformacja postępuje, wówczas interwencja chirurgiczna staje się najlepszym, a często jedynym, rozwiązaniem.
Definicja problemu: zrozumieć istotę palucha koślawego
Paluch koślawy, potocznie nazywany haluksem, to nic innego jak deformacja stopy, w której duży palec (paluch) odchyla się w kierunku pozostałych palców. W efekcie u podstawy palucha, po wewnętrznej stronie stopy, tworzy się charakterystyczne, bolesne wybrzuszenie. To właśnie ono jest źródłem dyskomfortu i problemów, z którymi pacjenci zgłaszają się do ortopedy.
Sygnały alarmowe: kiedy ból i deformacja kwalifikują do zabiegu?
Istnieje kilka kluczowych sygnałów, które powinny skłonić do rozważenia operacji haluksa:
- Silny, przewlekły ból w okolicy stawu palucha, który nie ustępuje pomimo odpoczynku czy stosowania leków przeciwbólowych.
- Trudności w chodzeniu, zwłaszcza na dłuższych dystansach, oraz ograniczenie codziennej aktywności z powodu bólu.
- Problemy z doborem obuwia tradycyjne buty stają się zbyt ciasne, powodują otarcia i ucisk na deformację.
- Postępująca deformacja, czyli widoczne pogarszanie się ułożenia palucha i powiększanie się guzka.
- Częste stany zapalne, zaczerwienienie i obrzęk w okolicy haluksa.
- Powstawanie odcisków i modzeli na skutek nieprawidłowego obciążenia stopy.
Alternatywy dla operacji: co można zrobić, zanim zdecydujesz się na skalpel?
Zanim zdecydujemy się na zabieg chirurgiczny, zawsze warto wypróbować metody leczenia zachowawczego, szczególnie we wczesnych stadiach deformacji. W mojej praktyce często rekomenduję pacjentom odpowiednie, szerokie obuwie z miękką podeszwą, które nie uciska stopy. Pomocne mogą okazać się również indywidualnie dobrane wkładki ortopedyczne, które korygują ustawienie stopy i rozkładają naciski. Regularne ćwiczenia wzmacniające mięśnie stopy oraz fizjoterapia, w tym masaże i zabiegi zmniejszające stan zapalny, również mogą przynieść ulgę. Pamiętajmy jednak, że te metody zazwyczaj łagodzą objawy, ale nie korygują samej deformacji.Krok po kroku: jak wygląda cały proces leczenia operacyjnego haluksów?
Decyzja o operacji haluksa to początek kompleksowego procesu leczenia, który obejmuje znacznie więcej niż sam zabieg. Jako ekspert, zawsze podkreślam, że sukces terapii zależy od każdego etapu od pierwszej konsultacji, przez samą operację, aż po rzetelną i konsekwentną rekonwalescencję. Chcę, aby pacjenci mieli pełną świadomość tego, co ich czeka, aby mogli aktywnie uczestniczyć w procesie powrotu do zdrowia.
Pierwszy etap: kluczowa rola konsultacji i badań kwalifikujących
Zanim w ogóle pomyślimy o sali operacyjnej, niezbędny jest etap kwalifikacji. To moment, w którym wspólnie z pacjentem oceniamy sytuację i planujemy leczenie:
- Konsultacja ortopedyczna: To podstawa. Podczas wizyty szczegółowo omawiam z pacjentem jego dolegliwości, historię choroby oraz oczekiwania wobec zabiegu.
- Badanie fizykalne stopy: Dokładnie oceniam stopień deformacji, ruchomość stawów, obecność bólu i ewentualne towarzyszące zmiany.
- Wykonanie zdjęć RTG stóp w obciążeniu (na stojąco): To absolutnie kluczowe! Zdjęcia rentgenowskie wykonane pod obciążeniem pozwalają mi precyzyjnie ocenić stopień deformacji kości i stawów, a także zaplanować odpowiednią technikę operacyjną. Bez nich trudno o skuteczną korekcję.
- Omówienie historii choroby i oczekiwań pacjenta: Ważne jest, aby zrozumieć całościowy stan zdrowia pacjenta i upewnić się, że jego oczekiwania są realistyczne.
Dzień operacji: od przygotowania do samego zabiegu
Dzień operacji to dla wielu pacjentów moment pełen obaw, ale staram się zawsze zapewnić im poczucie bezpieczeństwa. Zazwyczaj pacjent zgłasza się do szpitala rano, na czczo. Po przyjęciu ma miejsce ostatnia konsultacja z chirurgiem i anestezjologiem, podczas której odpowiadamy na wszelkie pytania. Następnie pacjent jest przygotowywany do zabiegu. Sama operacja haluksa trwa zazwyczaj od 40 do 90 minut, w zależności od wybranej metody i stopnia zaawansowania deformacji.
Znieczulenie w operacji haluksa: co musisz wiedzieć, by czuć się bezpiecznie?
W większości przypadków operacja haluksa przeprowadzana jest w znieczuleniu podpajęczynówkowym, co oznacza, że znieczulona jest jedynie dolna część ciała od pasa w dół. Pacjent pozostaje świadomy, co dla wielu jest zaskoczeniem. Nie czuje jednak żadnego bólu, jedynie dotyk czy ucisk. Dzięki temu może spokojnie rozmawiać z personelem medycznym, a nawet słuchać muzyki. To rozwiązanie jest bezpieczne i pozwala na szybki powrót świadomości po zabiegu, bez ogólnego osłabienia organizmu.
Na czym polega operacja haluksa? Poznaj najważniejsze metody chirurgiczne
To, co często zaskakuje pacjentów, to ogromna różnorodność metod operacyjnych haluksa. W Polsce stosujemy ich ponad 100! Nie ma jednej "najlepszej" techniki wybór zawsze zależy od indywidualnego przypadku, stopnia deformacji, wieku pacjenta i jego aktywności. Moim zadaniem jest dobrać tę, która zapewni najlepszy i najtrwalszy efekt.
Klasyczne i sprawdzone techniki: Chevron i Scarf pod lupą
Metody Scarf i Chevron to, można powiedzieć, nasz "złoty standard" w leczeniu małych i średnich deformacji. Są to techniki, które z powodzeniem stosuję od lat. Obie polegają na precyzyjnej osteotomii, czyli przecięciu kości w obrębie pierwszej kości śródstopia, a następnie stabilizacji odłamów za pomocą jednej lub dwóch małych śrubek. Pozwala to na skorygowanie osi palucha i usunięcie bolesnego wybrzuszenia. Są to sprawdzone i skuteczne rozwiązania.
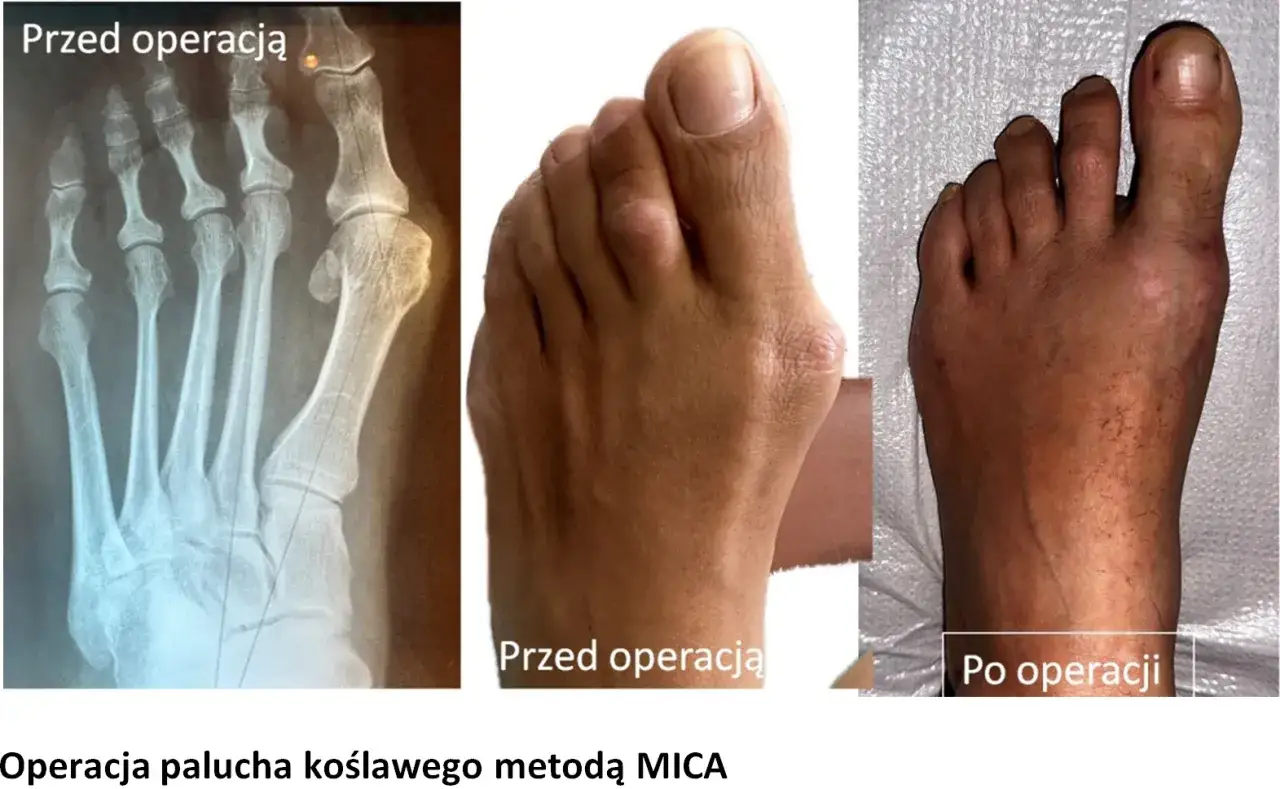
MICA rewolucja w chirurgii stopy? Wszystko o metodzie minimalnie inwazyjnej
Metoda MICA (Minimalnie Inwazyjna Chirurgia Palucha Koślawego) to prawdziwa rewolucja w chirurgii stopy i technika, którą bardzo cenię. Jej nowoczesność polega na tym, że korekcja deformacji odbywa się przez niewielkie, kilkumilimetrowe nacięcia skórne, bez otwierania stawu. Cały zabieg przeprowadzany jest pod ścisłą kontrolą aparatu rentgenowskiego (fluoroskopu), co pozwala mi na precyzyjne operowanie. Główne zalety MICA to: mniejszy ból pooperacyjny, minimalne blizny i często znacznie szybszy powrót do sprawności, co jest dla pacjentów ogromnym atutem.
Zaawansowane deformacje: kiedy ortopeda sięga po inne, bardziej złożone rozwiązania?
W przypadku bardziej zaawansowanych deformacji, szczególnie gdy towarzyszą im zmiany zwyrodnieniowe, konieczne może być zastosowanie innych, bardziej złożonych metod. Mówimy tu o osteotomii klinowej i półkolistej, które pozwalają na większą korekcję. Czasami, gdy staw jest bardzo zniszczony, jedynym rozwiązaniem jest usztywnienie stawu, czyli artrodeza. To rozwiązania, które stosuję rzadziej, ale są niezbędne w konkretnych, trudniejszych przypadkach.
Jak lekarz dobiera metodę operacji idealną dla Twojej stopy?
Wybór metody operacyjnej to zawsze indywidualna decyzja, którą podejmuję wspólnie z pacjentem. Zależy ona od wielu czynników: stopnia deformacji, ogólnego stanu zdrowia pacjenta, jego wieku, poziomu aktywności fizycznej oraz, co bardzo ważne, od jego oczekiwań. Moje doświadczenie jako chirurga jest tutaj kluczowe, aby dobrać technikę, która zapewni najlepsze i najtrwalsze rezultaty, minimalizując jednocześnie ryzyko powikłań.Życie po operacji: czego możesz się spodziewać w okresie rekonwalescencji?
Operacja to dopiero początek drogi. Okres rekonwalescencji jest absolutnie kluczowy dla ostatecznego sukcesu zabiegu i pełnego powrotu do sprawności. To właśnie w tym czasie operowana stopa goi się i adaptuje do nowej, prawidłowej pozycji. Moje doświadczenie pokazuje, że pacjenci, którzy rzetelnie podchodzą do zaleceń pooperacyjnych i rehabilitacji, osiągają najlepsze wyniki.
Pierwsze dni po zabiegu: kontrola bólu i pierwsze kroki
Bezpośrednio po operacji pacjent może spodziewać się pewnego dyskomfortu i bólu, który jest jednak skutecznie kontrolowany za pomocą leków. Normalne są również obrzęki i zasinienia. Zazwyczaj już następnego dnia po zabiegu, pod okiem fizjoterapeuty, pacjent wykonuje pierwsze próby pionizacji i poruszania się, oczywiście w specjalistycznym obuwiu. To moment, w którym zaczynamy uczyć stopę nowej funkcji.

Specjalistyczny but pooperacyjny: Twój towarzysz na najbliższe tygodnie
Przez około 6 tygodni po operacji pacjent musi nosić specjalny but odciążający przodostopie. Jest to niezwykle ważny element rekonwalescencji. Ten but ma za zadanie chronić operowaną stopę, odciążać przednią część, gdzie dokonano korekcji, i umożliwiać prawidłowe gojenie się kości. Należy pamiętać, że jego noszenie jest obowiązkowe i nie należy go zdejmować, chyba że podczas snu lub kąpieli, jeśli lekarz tak zaleci. To inwestycja w trwałość efektów operacji.
Klucz do sukcesu: dlaczego rehabilitacja jest równie ważna jak sama operacja?
Nie mogę wystarczająco podkreślić, jak ważna jest rehabilitacja. To ona decyduje o pełnym powrocie do sprawności i elastyczności stopy. Zazwyczaj rozpoczyna się ją kilka dni po zabiegu i kontynuuje przez wiele tygodni. Elementy rehabilitacji obejmują: terapię manualną (masaż, mobilizacje), specjalistyczne ćwiczenia wzmacniające mięśnie stopy i poprawiające jej ruchomość, a także fizykoterapię (np. krioterapia, laser), która pomaga zmniejszyć obrzęki i przyspieszyć gojenie. Bez rzetelnej rehabilitacji efekty operacji mogą być znacznie gorsze.
Powrót do normalności: kiedy znów założysz ulubione buty i wrócisz do sportu?
Powrót do pełnej aktywności fizycznej i noszenia normalnego obuwia to proces, który wymaga cierpliwości. Zazwyczaj zajmuje to od 3 do 6 miesięcy. W przypadku nowoczesnych technik, takich jak MICA, ten czas może być nieco krótszy, co jest dużą zaletą. Ważne jest, aby nie forsować stopy i stopniowo zwiększać obciążenie, zawsze pod okiem fizjoterapeuty. W końcu celem jest powrót do ulubionych aktywności bez bólu i ograniczeń.
Efekty, ryzyko i koszty: co jeszcze warto wiedzieć przed podjęciem decyzji?
Podjęcie decyzji o operacji haluksa to poważny krok, dlatego zawsze staram się, aby moi pacjenci mieli pełen obraz sytuacji zarówno w kwestii oczekiwanych rezultatów, jak i potencjalnych ryzyk czy aspektów finansowych. Transparentność w tych kwestiach buduje zaufanie i pozwala na świadome podjęcie decyzji.
Jakich rezultatów możesz realnie oczekiwać po operacji haluksa?
Realne oczekiwania po zabiegu to przede wszystkim znaczna redukcja bólu, a w wielu przypadkach jego całkowite ustąpienie. Pacjenci odzyskują komfort chodzenia, poprawia się funkcja stopy, a także jej estetyka. Korekcja deformacji jest trwała, co pozwala na swobodny dobór obuwia i powrót do aktywnego trybu życia. Pamiętajmy, że choć celem jest idealny efekt, każdy organizm reaguje inaczej, a kluczowa jest współpraca pacjenta w okresie rekonwalescencji.
Potencjalne powikłania i ryzyko: szczera rozmowa o tym, co może pójść nie tak
Jak każda interwencja chirurgiczna, operacja haluksa wiąże się z pewnym ryzykiem, choć powikłania są rzadkie. Do ogólnych powikłań należą infekcje, krwawienia czy problemy związane ze znieczuleniem. Specyficzne dla operacji haluksa mogą być: nawrót deformacji (choć nowoczesne metody minimalizują to ryzyko), niedokorekcja, uszkodzenie nerwów, problemy z gojeniem się kości (tzw. zrost opóźniony lub brak zrostu) czy ból pooperacyjny. Zawsze szczegółowo omawiam te kwestie z pacjentem, aby był w pełni poinformowany i świadomy. Moim priorytetem jest bezpieczeństwo i minimalizacja ryzyka.
Przeczytaj również: Haluksy: jak skutecznie leczyć? Pełny przewodnik po metodach
Operacja haluksa na NFZ a prywatnie: porównanie możliwości i kosztów
Operację haluksa można wykonać zarówno w ramach Narodowego Funduszu Zdrowia, jak i prywatnie. Decyzja często sprowadza się do czasu oczekiwania. W przypadku NFZ kolejki mogą być niestety bardzo długie, co dla pacjentów cierpiących z bólu bywa trudne. Prywatne kliniki oferują szybszy dostęp do zabiegu i często bardziej elastyczne terminy, jednak wiąże się to z koniecznością pokrycia kosztów operacji i rekonwalescencji. Warto rozważyć obie opcje i wybrać tę, która najlepiej odpowiada indywidualnym potrzebom i możliwościom.