Rehabilitacja to termin, który dla wielu osób brzmi znajomo, ale jego pełne znaczenie często pozostaje nieuchwytne. Kiedy ja, jako ekspert w tej dziedzinie, rozmawiam z pacjentami, widzę, jak ważne jest zrozumienie, czym jest ten proces i dlaczego jest tak kluczowy dla powrotu do zdrowia i samodzielności. Ten artykuł ma za zadanie dostarczyć kompleksowej wiedzy na temat rehabilitacji, wyjaśniając jej definicję, cele, rodzaje oraz praktyczne aspekty.
Rehabilitacja to kompleksowy proces powrotu do sprawności poznaj jej kluczowe aspekty
- Rehabilitacja to zorganizowane działania medyczne, społeczne i zawodowe, mające na celu przywrócenie maksymalnej sprawności po chorobie, urazie lub wrodzonej wadzie.
- Opiera się na czterech zasadach: powszechności, wczesności, kompleksowości i ciągłości, co gwarantuje skuteczność i dostępność.
- Główne cele obejmują przywrócenie funkcji, redukcję bólu, zapobieganie powikłaniom oraz poprawę jakości życia i samodzielności.
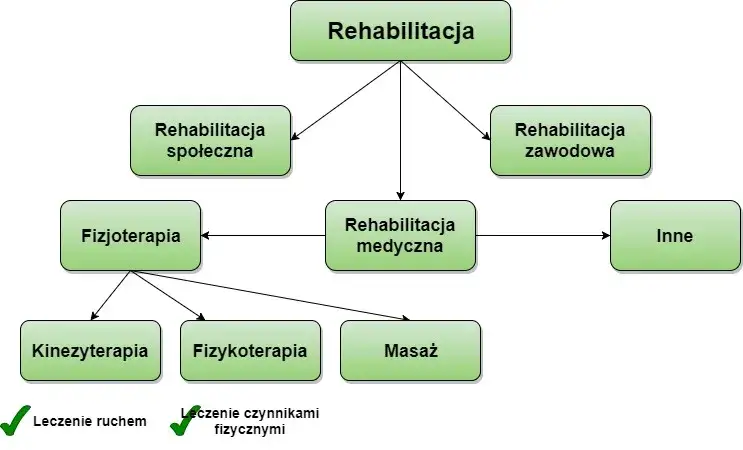
- Wyróżniamy rehabilitację medyczną (np. ortopedyczną, neurologiczną), społeczną i zawodową, dostosowane do indywidualnych potrzeb pacjenta.
- Proces zawsze jest indywidualizowany, rozpoczyna się od konsultacji lekarskiej i angażuje interdyscyplinarny zespół specjalistów.
Czym jest rehabilitacja według definicji i dlaczego jest kluczowym elementem leczenia?
Z perspektywy Światowej Organizacji Zdrowia (WHO) rehabilitacja to zestaw interwencji niezbędnych, gdy dana osoba doświadcza ograniczeń w codziennym funkcjonowaniu. W Polsce, dzięki pionierom takim jak profesor Wiktor Dega, rozwinęła się unikalna szkoła rehabilitacji, która definiuje ją jako kompleksowe działanie medyczne, społeczne i zawodowe. Celem jest przywrócenie osobie niepełnosprawnej czy to w wyniku urazu, choroby, czy wady wrodzonej maksymalnej możliwej sprawności fizycznej, psychicznej i społecznej. Kluczowe dla polskiego podejścia są cztery zasady: powszechność (dostępność dla każdego potrzebującego), wczesność (rozpoczynanie terapii jak najszybciej po zdarzeniu), kompleksowość (uwzględnianie wszystkich aspektów życia pacjenta) oraz ciągłość (długotrwałe wsparcie i kontynuacja terapii). To właśnie te filary sprawiają, że rehabilitacja jest nie tylko leczeniem, ale prawdziwą drogą do nowego, pełniejszego życia.
Nadrzędny cel rehabilitacji: o co walczy pacjent i zespół terapeutyczny?
Kiedy rozpoczynamy proces rehabilitacji, zawsze stawiamy sobie jasne cele. Nie chodzi tylko o "naprawienie" uszkodzonej części ciała, ale o znacznie szerszą perspektywę. Oto kluczowe aspekty, o które walczymy wspólnie z pacjentem:
- Przywrócenie utraconych funkcji lub ich maksymalna kompensacja: Niezależnie od tego, czy mówimy o zdolności do chodzenia po udarze, czy o ruchomości ręki po złamaniu, naszym priorytetem jest odzyskanie utraconej sprawności lub nauczenie pacjenta, jak efektywnie funkcjonować z istniejącymi ograniczeniami.
- Zmniejszenie dolegliwości bólowych: Ból potrafi paraliżować życie. Skuteczna rehabilitacja często prowadzi do znaczącej redukcji bólu, co przekłada się na lepszą jakość życia i większą motywację do dalszej pracy.
- Zapobieganie powikłaniom i postępowi choroby: Aktywna terapia może zapobiegać przykurczom, zanikom mięśniowym, odleżynom czy dalszemu pogarszaniu się stanu zdrowia, co jest niezwykle ważne w chorobach przewlekłych.
- Poprawa jakości życia i umożliwienie samodzielności: Moją misją jest, aby pacjent mógł jak najpełniej wrócić do codziennych czynności ubierania się, jedzenia, dbania o higienę. Samodzielność to podstawa godnego życia.
- Powrót do aktywności społecznej i zawodowej: Ostatecznym celem jest reintegracja pacjenta ze społeczeństwem i, jeśli to możliwe, powrót na rynek pracy. To daje poczucie wartości i przynależności.

Wiele dróg do sprawności: główne rodzaje rehabilitacji
Rehabilitacja to nie jednolity proces. Ma wiele form i specjalizacji, dostosowanych do konkretnych potrzeb pacjenta i rodzaju schorzenia. Możemy wyróżnić trzy główne obszary, które często się przenikają, ale mają nieco inne cele.
-
Rehabilitacja medyczna (lecznicza): To serce całego procesu, skupiające się na przywracaniu funkcji organizmu. W jej ramach wyróżniamy wiele specjalistycznych działów:
- Ortopedyczna: Niezbędna po urazach, złamaniach, operacjach narządu ruchu, takich jak endoprotezoplastyka stawów czy rekonstrukcja więzadeł.
- Neurologiczna: Kluczowa po udarach mózgu, urazach rdzenia kręgowego, a także w chorobach neurodegeneracyjnych, np. stwardnieniu rozsianym (SM) czy chorobie Parkinsona.
- Kardiologiczna: Pomaga pacjentom po zawałach serca, operacjach kardiochirurgicznych, poprawiając wydolność i edukując w zakresie zdrowego stylu życia.
- Pulmonologiczna (oddechowa): Skierowana do osób z chorobami płuc, takimi jak POChP, astma, czy po przebyciu COVID-19, poprawiając funkcje oddechowe.
- Ogólnoustrojowa: To kompleksowe usprawnianie, często stosowane przy schorzeniach reumatologicznych, onkologicznych czy w stanach wyniszczenia organizmu.
- Rehabilitacja społeczna: Jej celem jest integracja osoby z niepełnosprawnością z otoczeniem. Dąży do umożliwienia jej aktywnego udziału w życiu społecznym, kulturalnym i rekreacyjnym, często poprzez wsparcie psychologiczne i naukę nowych umiejętności adaptacyjnych.
- Rehabilitacja zawodowa: Ma za zadanie umożliwić pacjentowi powrót na rynek pracy. Może to oznaczać naukę nowych kwalifikacji zawodowych, zmianę zawodu lub adaptację stanowiska pracy do jego możliwości.
Kto i kiedy powinien skorzystać z rehabilitacji? Najczęstsze wskazania
W mojej praktyce widzę, że rehabilitacja jest potrzebna w bardzo wielu sytuacjach. Często pacjenci trafiają do mnie z różnymi problemami, ale zawsze z nadzieją na poprawę. Oto najczęstsze wskazania:
-
Po urazach i operacjach:
- Złamania kości, zwichnięcia stawów, skręcenia.
- Operacje ortopedyczne (np. endoprotezy stawów, operacje kręgosłupa).
- Urazy sportowe.
- Amputacje kończyn.
-
W chorobach przewlekłych i neurologicznych:
- Udar mózgu, stwardnienie rozsiane (SM), choroba Parkinsona.
- Reumatoidalne zapalenie stawów (RZS), choroba zwyrodnieniowa stawów.
- Bóle kręgosłupa (dyskopatie, rwa kulszowa).
- Choroby układu oddechowego (POChP, mukowiscydoza).
- Choroby serca (po zawałach, operacjach).
- Nowotwory (rehabilitacja onkologiczna).
-
W wadach wrodzonych i rozwojowych:
- Mózgowe porażenie dziecięce.
- Wady postawy u dzieci i młodzieży (np. skoliozy).
- Przepuklina oponowo-rdzeniowa.
Zawsze podkreślam, że wczesne rozpoczęcie terapii jest kluczowe. Im szybciej zaczniemy działać, tym większe szanse na pełny powrót do sprawności i znaczącą poprawę jakości życia.
Proces rehabilitacji krok po kroku: twoja mapa powrotu do zdrowia
Rozpoczynając rehabilitację, warto wiedzieć, czego się spodziewać. To zorganizowany proces, który ma swoje etapy, a jego sukces zależy od zaangażowania zarówno pacjenta, jak i zespołu terapeutycznego. Przedstawię Wam, jak to zazwyczaj wygląda:
- Pierwszy krok: konsultacja lekarska i stworzenie indywidualnego planu: Wszystko zaczyna się od wizyty u lekarza specjalisty rehabilitacji medycznej. To on, po dokładnym badaniu i analizie dokumentacji medycznej, oceni stan pacjenta i ustali indywidualny plan terapii. Ten plan jest jak mapa wskazuje drogę do celu, uwzględniając specyfikę schorzenia, możliwości pacjenta i jego cele.
-
Serce rehabilitacji: na czym polegają zabiegi i terapia? Kiedy plan jest gotowy, rozpoczynają się właściwe działania terapeutyczne. To najbardziej intensywna część procesu, w której stosuje się różnorodne metody:
- Kinezyterapia: To dosłownie leczenie ruchem. Obejmuje szeroki zakres ćwiczeń od biernych (wykonywanych przez terapeutę), przez czynne (wykonywane samodzielnie przez pacjenta), po ćwiczenia z oporem, gimnastykę korekcyjną czy naukę chodu. Jest to podstawa większości programów rehabilitacyjnych.
- Fizykoterapia: Wykorzystuje różnorodne bodźce fizyczne do leczenia. Mówimy tu o prądach elektrycznych (np. TENS), polu magnetycznym, świetle (laseroterapia, lampa Solux), ultradźwiękach, a także o terapii z wykorzystaniem niskiej (krioterapia) i wysokiej temperatury (ciepłolecznictwo). Każda z tych metod ma swoje specyficzne zastosowania, np. w redukcji bólu, stanów zapalnych czy poprawie ukrwienia.
- Masaż leczniczy/terapia manualna: To manualne oddziaływanie na tkanki miękkie i stawy. Masaż pomaga zmniejszyć napięcie mięśniowe, poprawić krążenie i zredukować ból, natomiast terapia manualna skupia się na przywracaniu prawidłowej ruchomości stawów i kręgosłupa.
- Monitorowanie postępów i zakończenie terapii: co dalej? W trakcie rehabilitacji pacjent jest regularnie oceniany, a postępy są monitorowane. Plan terapii może być modyfikowany w zależności od reakcji organizmu. Po osiągnięciu założonych celów i maksymalnej możliwej poprawy, lekarz podejmuje decyzję o zakończeniu aktywnej fazy rehabilitacji. Często pacjent otrzymuje zalecenia do samodzielnego wykonywania ćwiczeń w domu, aby utrzymać osiągnięte efekty.
Praca zespołowa: kto będzie cię wspierał na drodze do sprawności?
Rehabilitacja to rzadko praca jednego specjalisty. W większości przypadków jest to wysiłek interdyscyplinarnego zespołu, w którym każdy ma swoją rolę. Dzięki temu podejście do pacjenta jest kompleksowe, a szanse na sukces znacznie większe. Oto kluczowi członkowie tego zespołu:
- Lekarz rehabilitacji medycznej: To dyrygent orkiestry. Ocenia stan pacjenta, stawia diagnozę funkcjonalną, ustala indywidualny plan rehabilitacji i koordynuje pracę całego zespołu.
- Fizjoterapeuta: To on jest najbliżej pacjenta podczas ćwiczeń i zabiegów. Realizuje plan lekarski, stosując kinezyterapię, fizykoterapię i masaż. Uczy pacjenta prawidłowych wzorców ruchowych i dba o jego bezpieczeństwo.
- Terapeuta zajęciowy: Pomaga pacjentowi odzyskać samodzielność w codziennych czynnościach (ADL Activities of Daily Living), takich jak ubieranie się, jedzenie czy higiena. Uczy, jak adaptować otoczenie i używać sprzętu pomocniczego.
- Psycholog: Wspiera pacjenta i jego rodzinę w radzeniu sobie z trudnościami emocjonalnymi, lękiem, depresją czy frustracją, które często towarzyszą chorobie i niepełnosprawności.
- Logopeda: Niezastąpiony w przypadku zaburzeń mowy i połykania, często występujących po udarach mózgu czy urazach głowy. Pomaga w komunikacji i bezpiecznym przyjmowaniu pokarmów.
- Pielęgniarka i pracownik socjalny: Ważni członkowie zespołu, dbający o opiekę medyczną i wsparcie w kwestiach socjalnych, takich jak dostęp do świadczeń czy pomoc w organizacji życia po powrocie do domu.
Przeczytaj również: Rehabilitacja ogólnoustrojowa NFZ: Komu, jak i kiedy przysługuje?
Rehabilitacja w Polsce: kluczowe informacje praktyczne
Zrozumienie, jak działa system rehabilitacji w Polsce, jest bardzo ważne dla każdego pacjenta. Poniżej przedstawiam kilka praktycznych wskazówek, które pomogą Wam w poruszaniu się po tym systemie.
- Jak skorzystać z rehabilitacji w ramach NFZ? W Polsce rehabilitacja może być finansowana przez Narodowy Fundusz Zdrowia (NFZ). Aby skorzystać z tej opcji, niezbędne jest skierowanie od lekarza może to być lekarz rodzinny, ale w przypadku specjalistycznej rehabilitacji (np. neurologicznej, kardiologicznej) często potrzebne jest skierowanie od lekarza specjalisty. Pamiętajcie, że czas oczekiwania na niektóre zabiegi może być długi, dlatego warto działać szybko.
- Opcje prywatne: kiedy warto rozważyć leczenie poza systemem publicznym? Jeśli czas oczekiwania w ramach NFZ jest zbyt długi, a stan zdrowia wymaga natychmiastowej interwencji, lub gdy poszukujecie bardziej intensywnej i zindywidualizowanej terapii, warto rozważyć skorzystanie z usług prywatnych. Prywatne placówki często oferują szerszy zakres usług, krótsze terminy i możliwość dopasowania terapii do bardzo specyficznych potrzeb.
-
Rehabilitacja w domu, ośrodku czy szpitalu? Miejsce, w którym odbywa się rehabilitacja, zależy od stanu pacjenta i rodzaju schorzenia:
- Ambulatoryjnie: Pacjent dojeżdża na zabiegi do przychodni lub gabinetu fizjoterapeutycznego. To najczęstsza forma dla osób, które są w stanie samodzielnie się poruszać i wymagają regularnych, ale niecałodobowych interwencji.
- Domowo: Fizjoterapeuta przyjeżdża do domu pacjenta. Jest to idealne rozwiązanie dla osób z dużymi ograniczeniami ruchowymi, które mają trudności z dotarciem do placówki, a ich stan nie wymaga hospitalizacji.
- Oddział dzienny: Pacjent spędza kilka godzin dziennie w ośrodku rehabilitacyjnym, korzystając z intensywnej terapii, a na noc wraca do domu. To forma pośrednia między rehabilitacją ambulatoryjną a stacjonarną.
- Stacjonarnie (w szpitalu lub ośrodku): Pacjent przebywa w placówce całodobowo. Ta forma jest zarezerwowana dla osób wymagających bardzo intensywnej, kompleksowej opieki i stałego nadzoru medycznego, np. po ciężkich urazach, udarach czy operacjach.