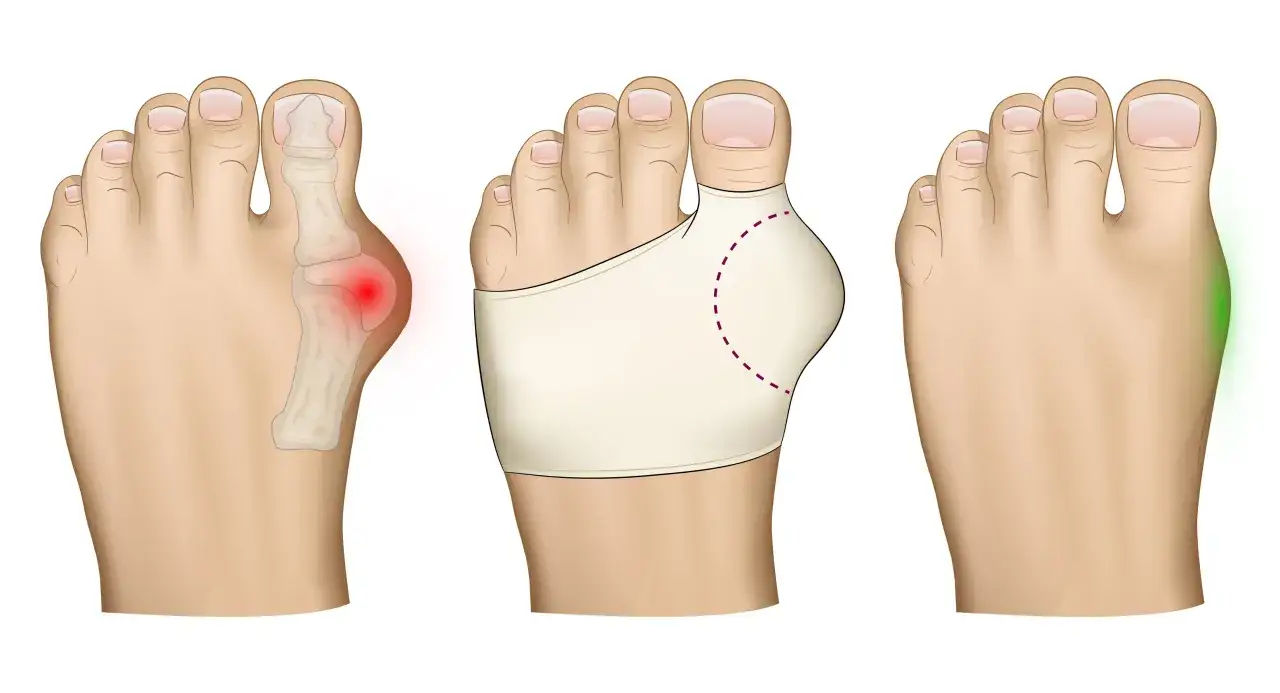
Haluksy to bolesna deformacja stopy poznaj przyczyny, objawy i skuteczne metody leczenia.
- Haluks, czyli paluch koślawy, to boczne odchylenie palucha, dotykające co czwartą dorosłą osobę w Polsce, głównie kobiety.
- Główne przyczyny to predyspozycje genetyczne, nieodpowiednie obuwie, płaskostopie poprzeczne, nadwaga i stojący tryb życia.
- Objawy obejmują widoczne zniekształcenie, ból, zaczerwienienie, obrzęk oraz modzele i nagniotki.
- Diagnostyka opiera się na badaniu ortopedycznym i RTG stóp w obciążeniu.
- Leczenie może być zachowawcze (fizjoterapia, wkładki, ortezy) lub operacyjne w zaawansowanych przypadkach.
- Profilaktyka to przede wszystkim noszenie wygodnego obuwia, utrzymanie prawidłowej wagi i regularne ćwiczenia stóp.
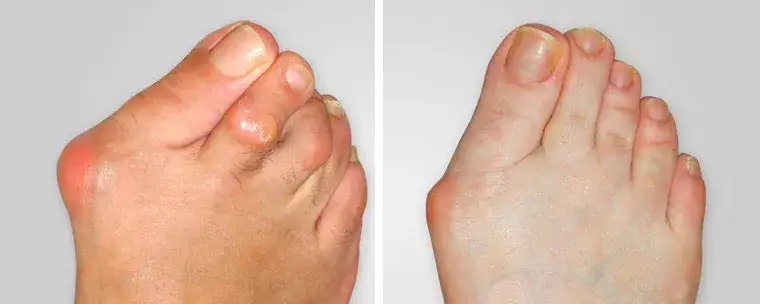
Haluksy dlaczego to coś więcej niż tylko problem estetyczny?
Haluks, czyli paluch koślawy (łac. hallux valgus), to deformacja stopy, która polega na bocznym odchyleniu palucha w stronę pozostałych palców. W efekcie głowa pierwszej kości śródstopia zaczyna wystawać po wewnętrznej stronie stopy, tworząc charakterystyczną "kostkę". To schorzenie jest niezwykle powszechne szacuje się, że dotyka nawet co czwartą osobę dorosłą w Polsce. Co ciekawe, statystyki jasno pokazują, że kobiety cierpią na haluksy do 10 razy częściej niż mężczyźni, co skłania do zastanowienia się nad specyficznymi czynnikami ryzyka w ich przypadku.
Haluks a paluch koślawy czy to to samo? Rozwiewamy wątpliwości.
Wiele osób zastanawia się, czy "haluks" i "paluch koślawy" to dwie różne dolegliwości. Mogę potwierdzić, że są to synonimy. Obie nazwy odnoszą się do tej samej deformacji stopy, a ich zamienne używanie jest jak najbardziej poprawne. Haluks to po prostu potoczna nazwa palucha koślawego, która na stałe zagościła w języku polskim.
Statystyki nie kłamią: dlaczego kobiety w Polsce są bardziej narażone?
Jak już wspomniałem, dane są jednoznaczne: kobiety są znacznie bardziej narażone na rozwój haluksów. Dlaczego tak się dzieje? Poza predyspozycjami genetycznymi, które mogą wpływać na budowę stopy, kluczową rolę odgrywają czynniki związane ze stylem życia i wyborem obuwia. Częste noszenie butów na wysokim obcasie oraz tych z wąskimi noskami, niestety, znacząco przyczynia się do powstawania i pogłębiania tej deformacji. To właśnie te nawyki, często podyktowane modą, sprawiają, że kobiece stopy są poddawane znacznie większym obciążeniom i nienaturalnym pozycjom.
Skąd biorą się haluksy? Poznaj najczęstsze przyczyny deformacji stóp.
Powstawanie haluksów to zazwyczaj złożony proces, wynikający z interakcji wielu czynników. Na czele listy znajdują się predyspozycje genetyczne. Jeśli w Twojej rodzinie występowały haluksy, istnieje większe prawdopodobieństwo, że i Ty będziesz się z nimi zmagać. Dziedziczymy bowiem pewne cechy budowy stopy, takie jak np. tzw. stopa egipska, która charakteryzuje się dłuższym paluchem i często predysponuje do tej deformacji. Te wrodzone uwarunkowania w połączeniu z nieodpowiednim stylem życia prowadzą do stopniowego osłabienia struktury mięśniowo-więzadłowej stopy, co jest prostą drogą do rozwoju palucha koślawego.
Obuwnicze grzechy główne: jak buty na wysokim obcasie i z wąskim noskiem niszczą Twoje stopy.
Jednym z najbardziej znaczących czynników ryzyka, na który mamy bezpośredni wpływ, jest wybór obuwia. Buty na wysokim obcasie przenoszą ciężar ciała na przodostopie, zwiększając nacisk na palce i zmuszając je do nienaturalnego ułożenia. Z kolei obuwie z wąskimi noskami ściska palce, upośledzając ich naturalną pracę i sprzyjając bocznemu odchyleniu palucha. Długotrwałe noszenie takich butów to prosta droga do deformacji, bólu i problemów z chodzeniem. Z mojego doświadczenia wynika, że wiele kobiet nie zdaje sobie sprawy, jak duży wpływ ma obuwie na zdrowie ich stóp.
Rola płaskostopia poprzecznego w powstawaniu palucha koślawego.
Płaskostopie poprzeczne to kolejna częsta przyczyna haluksów, która często występuje równolegle z paluchem koślawym. W zdrowej stopie łuk poprzeczny amortyzuje obciążenia i rozkłada nacisk równomiernie. Gdy dochodzi do spłaszczenia tego łuku, głowy kości śródstopia opadają, a palce zaczynają się rozchodzić na boki. W efekcie paluch, zamiast być prosty, zaczyna odchylać się na zewnątrz, a głowa pierwszej kości śródstopia staje się bardziej widoczna. To mechanizm, który znacząco przyspiesza rozwój i pogłębianie się haluksów.Inne czynniki ryzyka: nadwaga, praca stojąca i urazy.
Oprócz wymienionych, istnieje jeszcze kilka innych czynników, które mogą przyczyniać się do rozwoju haluksów:
- Nadwaga i otyłość: Dodatkowe kilogramy stanowią ogromne obciążenie dla stóp, zwłaszcza dla ich delikatnej struktury. Nadmierny nacisk na przodostopie może prowadzić do spłaszczenia łuków stopy i rozwoju deformacji.
- Stojący tryb życia: Długotrwała praca w pozycji stojącej, szczególnie na twardych powierzchniach, obciąża stopy przez wiele godzin dziennie. To może prowadzić do zmęczenia mięśni i więzadeł, co z czasem sprzyja powstawaniu haluksów.
- Urazy stopy: Przebyte kontuzje, takie jak złamania czy zwichnięcia w obrębie przodostopia, mogą zaburzyć biomechanikę stopy i zwiększyć ryzyko rozwoju palucha koślawego.
Jak rozpoznać haluksa? Pierwsze sygnały, których nie wolno ignorować.
Rozwój haluksów to proces stopniowy. Początkowo możesz odczuwać jedynie lekki dyskomfort, zwłaszcza po długim dniu spędzonym na nogach lub w niewygodnych butach. Z czasem jednak dolegliwości nasilają się, a ból staje się bardziej dotkliwy i uporczywy. Często jest to ból w okolicy stawu śródstopno-paliczkowego palucha, który nasila się podczas chodzenia, biegania czy noszenia obuwia. Ignorowanie tych pierwszych sygnałów może prowadzić do pogłębiania się deformacji i trudniejszych do leczenia problemów.Widoczne zmiany: na co zwrócić uwagę, oglądając swoją stopę?
Charakterystycznym objawem haluksów jest widoczne zniekształcenie stopy. Zauważysz, że paluch zaczyna odchylać się na zewnątrz, w kierunku pozostałych palców. Jednocześnie u podstawy palucha, po wewnętrznej stronie stopy, pojawia się wyraźne wybrzuszenie to właśnie ta "wystająca kostka", która jest niczym innym jak głową pierwszej kości śródstopia. Deformacja ta może być początkowo subtelna, ale z czasem staje się coraz bardziej wyraźna i utrudnia dopasowanie obuwia.
Towarzyszące dolegliwości: stany zapalne, obrzęki i problemy ze skórą.
Haluksy to nie tylko ból i deformacja. Z biegiem czasu mogą pojawić się również inne, bardzo nieprzyjemne dolegliwości:
- Zaczerwienienie i obrzęk: W miejscu wystającej "kostki" skóra często staje się zaczerwieniona i opuchnięta, co świadczy o toczącym się stanie zapalnym.
- Stan zapalny: Przewlekły ucisk i tarcie o obuwie prowadzą do podrażnienia kaletki maziowej w stawie, co skutkuje bolesnym stanem zapalnym.
- Ograniczona ruchomość palucha: Deformacja stopniowo usztywnia staw, ograniczając jego naturalną ruchomość i utrudniając prawidłowe przetaczanie stopy podczas chodu.
- Bolesne modzele i nagniotki: Zmieniony rozkład nacisków na stopie prowadzi do powstawania zrogowaceń naskórka modzeli i nagniotków, zwłaszcza na podeszwie stopy i pomiędzy palcami.
Kiedy ból stopy powinien zaprowadzić Cię do specjalisty?
Jeśli zauważasz u siebie widoczne zniekształcenie stopy, odczuwasz przewlekły ból, który utrudnia Ci codzienne funkcjonowanie, a zwłaszcza chodzenie, to znak, że nadszedł czas na wizytę u ortopedy. Nie warto zwlekać, ponieważ im wcześniej zostanie postawiona diagnoza i wdrożone leczenie, tym większa szansa na skuteczne zahamowanie postępu deformacji i uniknięcie bardziej inwazyjnych metod.
Diagnostyka haluksów: jak lekarz potwierdza schorzenie?
Pierwszym krokiem w diagnostyce haluksów jest dokładne badanie fizykalne przeprowadzone przez ortopedę. Podczas wizyty lekarz oceni stopień deformacji, zbada ruchomość stawu palucha, sprawdzi obecność bólu, obrzęku czy zaczerwienienia. Zapyta również o Twoje objawy, historię choroby w rodzinie oraz o rodzaj noszonego obuwia. To wszystko pozwala na wstępną ocenę problemu.
Prześwietlenie (RTG) stóp w obciążeniu klucz do oceny zaawansowania wady.
Kluczowym elementem diagnostyki haluksów jest wykonanie prześwietlenia rentgenowskiego (RTG) stóp, ale co ważne w obciążeniu. Oznacza to, że zdjęcia wykonywane są w pozycji stojącej, pod naturalnym ciężarem ciała. Tylko w ten sposób można precyzyjnie ocenić stopień zaawansowania wady, zmierzyć kąty koślawości palucha i kości śródstopia oraz zidentyfikować ewentualne inne patologie. Na podstawie wyników RTG ortopeda może podjąć decyzję o najlepszej metodzie leczenia.
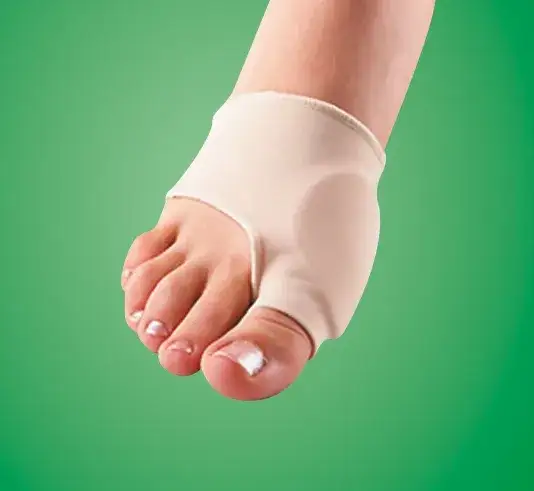
Leczenie haluksów: od zachowawczych metod po operację.
W początkowych stadiach haluksów, kiedy deformacja nie jest jeszcze bardzo zaawansowana, a ból umiarkowany, możemy wiele zrobić samodzielnie, aby zatrzymać postęp schorzenia. Kluczowe jest przede wszystkim zmiana nawyków obuwniczych rezygnacja z butów na wysokim obcasie i z wąskimi noskami na rzecz wygodnego obuwia z szerokim przodem. To podstawa, bez której żadne inne metody leczenia zachowawczego nie przyniosą długotrwałych efektów.
Terapia w Twoich rękach: najskuteczniejsze ćwiczenia i automasaż.
Fizjoterapia odgrywa ogromną rolę w leczeniu zachowawczym haluksów. Regularne wykonywanie specjalistycznych ćwiczeń wzmacniających mięśnie stopy, zwłaszcza te odpowiedzialne za utrzymanie łuków, może znacząco poprawić jej biomechanikę. Terapia manualna, prowadzona przez doświadczonego fizjoterapeutę, pomaga przywrócić ruchomość w stawach, rozluźnić napięte struktury i zmniejszyć ból. Warto nauczyć się również technik automasażu, które można wykonywać w domu, aby ulżyć zmęczonym stopom.
Wkładki, separatory, aparaty korekcyjne co naprawdę działa?
W leczeniu zachowawczym często stosuje się różnego rodzaju pomoce ortopedyczne. Wkładki ortopedyczne, indywidualnie dopasowane do kształtu stopy, mają za zadanie skorygować płaskostopie poprzeczne i prawidłowo rozłożyć naciski. Separatory międzypalcowe pomagają utrzymać paluch w prawidłowej pozycji, zapobiegając jego dalszemu koślawieniu. Z kolei aparaty korekcyjne (ortezy) na dzień i na noc, choć nie cofną zaawansowanej deformacji, mogą spowalniać jej postęp i zmniejszać ból, stabilizując paluch w korekcyjnej pozycji.
Rola fizjoterapii i kinesiotapingu w walce z bólem.
W walce z bólem i stanem zapalnym, które często towarzyszą haluksom, fizjoterapia oferuje szereg skutecznych metod. Oprócz wspomnianych ćwiczeń i terapii manualnej, często stosuje się kinesiotaping, czyli plastrowanie dynamiczne. Specjalne taśmy, naklejone na skórę w odpowiedni sposób, mogą wspomagać pracę mięśni, zmniejszać obrzęki, redukować ból i korygować ustawienie palucha. To nieinwazyjna metoda, która wielu pacjentom przynosi znaczną ulgę.
Kiedy leczenie zachowawcze to za mało? Sygnały alarmowe.
Niestety, leczenie zachowawcze nie zawsze jest wystarczające. Jeśli mimo regularnej fizjoterapii, noszenia wkładek i odpowiedniego obuwia, deformacja postępuje, a ból staje się nieznośny i znacząco ogranicza Twoje codzienne aktywności, to sygnał, że należy rozważyć interwencję chirurgiczną. Zaawansowane zmiany strukturalne w stopie często wymagają korekcji operacyjnej, aby przywrócić jej prawidłową funkcję i wyeliminować ból.
Operacja haluksów: wszystko, co musisz wiedzieć przed podjęciem decyzji.
Decyzja o operacji haluksów nigdy nie jest łatwa i zawsze powinna być podjęta po dokładnej konsultacji z ortopedą. Kwalifikacja do zabiegu opiera się przede wszystkim na stopniu zaawansowania zmian widocznych na zdjęciach RTG oraz na intensywności dolegliwości bólowych. Jeśli leczenie zachowawcze nie przyniosło oczekiwanych rezultatów, a ból jest na tyle silny, że uniemożliwia normalne funkcjonowanie, operacja staje się często jedynym skutecznym rozwiązaniem. Moim zdaniem, nie ma sensu cierpieć, gdy medycyna oferuje realną pomoc.
Tradycyjne a nowoczesne metody operacyjne porównanie skuteczności i rekonwalescencji.
Współczesna ortopedia oferuje wiele metod operacyjnego leczenia haluksów, które można podzielić na tradycyjne i nowoczesne:
| Metoda | Charakterystyka (dostępność, czas rekonwalescencji) |
|---|---|
| Tradycyjne (np. Silvera, Kellera) | Dostępne w ramach NFZ, często wymagają dłuższego czasu rekonwalescencji (nawet do 12 tygodni), większe cięcia, stabilizacja drutami Kirschnera. |
| Nowoczesne, małoinwazyjne (np. MICA, PECA) | Głównie w placówkach prywatnych, krótszy czas rekonwalescencji (często 6-8 tygodni), mniejsze cięcia, stabilizacja śrubami, szybszy powrót do aktywności. |
Wybór metody zależy od wielu czynników, w tym od stopnia deformacji, ogólnego stanu zdrowia pacjenta i preferencji chirurga. Nowoczesne techniki, choć droższe, często pozwalają na szybszy powrót do pełnej sprawności.
Operacja na NFZ czy prywatnie? Różnice w kosztach, czasie oczekiwania i metodach.
W Polsce pacjenci mają możliwość poddania się operacji haluksów zarówno w ramach Narodowego Funduszu Zdrowia, jak i prywatnie. Główną różnicą jest czas oczekiwania na zabieg refundowany przez NFZ często trzeba czekać wiele miesięcy, a nawet lat. Prywatne kliniki oferują znacznie krótsze terminy. Kolejną kwestią są dostępne metody. NFZ zazwyczaj refunduje tradycyjne techniki operacyjne, które mogą wiązać się z dłuższą rekonwalescencją. Placówki prywatne często dysponują nowoczesnymi, małoinwazyjnymi metodami, które skracają czas powrotu do zdrowia i są mniej obciążające dla pacjenta. Niestety, wiąże się to z wysokimi kosztami operacja jednej stopy w prywatnej klinice to wydatek rzędu 7 000 do 15 000 zł.
Jak wygląda życie po operacji? Przebieg rekonwalescencji krok po kroku.
Rekonwalescencja po operacji haluksów to kluczowy etap, który ma ogromny wpływ na ostateczny sukces zabiegu. Zazwyczaj trwa ona od 6 do 12 tygodni i wymaga ścisłego przestrzegania zaleceń lekarza. Oto typowy przebieg:
- Pierwsze dni po operacji: Stopa jest unieruchomiona w specjalnym opatrunku lub bucie ortopedycznym. Konieczne jest oszczędzanie operowanej kończyny, chodzenie o kulach i regularne przykładanie lodu w celu zmniejszenia obrzęku.
- Pierwsze tygodnie: Stopniowe obciążanie stopy, zazwyczaj w specjalnym bucie pooperacyjnym. Rozpoczyna się delikatna fizjoterapia, mająca na celu przywrócenie ruchomości w stawie i wzmocnienie mięśni.
- Dalsze tygodnie: Intensywniejsza fizjoterapia, ćwiczenia wzmacniające i rozciągające. Stopniowy powrót do normalnego obuwia i zwiększanie aktywności fizycznej.
- Pełny powrót do sprawności: Zazwyczaj po 3-6 miesiącach, w zależności od metody operacji i indywidualnych predyspozycji, pacjent może wrócić do pełnej aktywności, w tym sportowej.
Lepiej zapobiegać niż leczyć: skuteczna profilaktyka haluksów.
Jak to często bywa w medycynie, profilaktyka jest znacznie łatwiejsza i skuteczniejsza niż leczenie. Aby zminimalizować ryzyko powstawania haluksów, warto wdrożyć kilka prostych zasad do swojego codziennego życia:
- Wybieraj odpowiednie obuwie: Stawiaj na buty z szerokim przodem, które nie ściskają palców. Obcas powinien być niski (maksymalnie 2-3 cm), aby ciężar ciała był równomiernie rozłożony. Unikaj szpilek i butów z wąskimi noskami.
- Dbaj o amortyzację: Jeśli dużo chodzisz lub stoisz, wybieraj buty z dobrą amortyzacją, które odciążą stopy.
- Regularnie zmieniaj buty: Nie chodź codziennie w tych samych butach, daj stopom odpocząć i zmieniaj obuwie.
Proste ćwiczenia profilaktyczne, które wykonasz nawet w pracy.
Wzmocnienie mięśni stóp to podstawa profilaktyki. Nawet w pracy możesz wykonywać proste ćwiczenia, które pomogą zapobiegać haluksom. Spróbuj podnosić drobne przedmioty palcami stóp, zwijać ręcznik palcami, czy po prostu rozciągać i zginać palce. Regularne masowanie stóp, np. piłeczką tenisową, również przyniesie ulgę i poprawi krążenie. To drobne nawyki, które mogą mieć duże znaczenie dla zdrowia Twoich stóp.
Przeczytaj również: Haluksy: jak rozpoznać i leczyć? Pełny przewodnik dla zdrowych stóp
Znaczenie utrzymania prawidłowej wagi dla zdrowia Twoich stóp.
Utrzymanie prawidłowej masy ciała to kolejny kluczowy element profilaktyki haluksów. Każdy dodatkowy kilogram to większe obciążenie dla stóp, które muszą dźwigać ciężar całego ciała. Nadwaga i otyłość znacząco zwiększają nacisk na przodostopie, sprzyjając spłaszczeniu łuków stopy i rozwojowi deformacji. Dbając o swoją wagę, dbasz jednocześnie o zdrowie i kondycję swoich stóp, zmniejszając ryzyko wielu dolegliwości, w tym haluksów.