Jeśli zmagasz się z bólem stóp, a duży palec zaczyna niepokojąco wyginać się na bok, ten artykuł jest dla Ciebie. Przygotowałem kompleksowy przewodnik po metodach leczenia haluksów (palucha koślawego) dostępnych w Polsce od domowych sposobów i fizjoterapii, aż po zaawansowane operacje i szczegóły rekonwalescencji. Moim celem jest pomóc Ci podjąć świadomą decyzję o dalszym postępowaniu, abyś mógł odzyskać komfort i sprawność.
Leczenie haluksów w Polsce kompleksowy przewodnik po skutecznych metodach
- Haluksy to deformacja stopy wymagająca uwagi, a jej przyczyny są złożone (genetyka, obuwie).
- Leczenie zachowawcze (obuwie, wkładki, fizjoterapia, ćwiczenia) jest kluczowe we wczesnych stadiach.
- Operacja jest rozważana, gdy metody nieoperacyjne nie przynoszą ulgi, a deformacja utrudnia życie.
- Dostępne są różne metody chirurgiczne, w tym klasyczne i małoinwazyjne (MICA), z różnym czasem rekonwalescencji.
- Rekonwalescencja po operacji trwa zazwyczaj 3-6 miesięcy i wymaga specjalistycznej rehabilitacji.
- Profilaktyka i odpowiednie nawyki są kluczowe, aby zapobiec nawrotom haluksów.
Haluksy co to jest i dlaczego nie można ich lekceważyć?
Haluks, znany również jako paluch koślawy (łac. hallux valgus), to nic innego jak deformacja stopy. Polega ona na tym, że duży palec u stopy odchyla się na zewnątrz, w kierunku pozostałych palców, a jednocześnie głowa pierwszej kości śródstopia uwypukla się po wewnętrznej stronie stopy, tworząc charakterystyczną „guzowatość”. To nie tylko problem estetyczny, ale przede wszystkim zdrowotny, który z czasem może prowadzić do poważnych dolegliwości.
Z mojego doświadczenia wynika, że przyczyn powstawania haluksów jest wiele i często się one nakładają. Do najczęstszych należą predyspozycje genetyczne jeśli Twoi rodzice lub dziadkowie mieli haluksy, istnieje większe prawdopodobieństwo, że i Ty się z nimi zmierzysz. Ogromne znaczenie ma również noszenie nieodpowiedniego obuwia, zwłaszcza butów z wąskimi noskami i na wysokich obcasach, które nienaturalnie uciskają przodostopie i zaburzają biomechanikę stopy. Inne czynniki to płaskostopie, nadwaga, która zwiększa obciążenie stóp, a także choroby reumatyczne, które mogą wpływać na stawy. Warto zwrócić uwagę na pierwsze sygnały, które powinny skłonić do działania. Typowe objawy haluksów to przede wszystkim ból, który początkowo pojawia się tylko podczas chodzenia lub noszenia ciasnych butów, ale z czasem może stać się przewlekły. Często towarzyszy mu zaczerwienienie i obrzęk w okolicy uwypuklenia na stopie. Oczywiście najbardziej widocznym symptomem jest deformacja samego palucha i śródstopia, która z czasem staje się coraz bardziej wyraźna.Leczenie haluksów bez operacji pierwsza linia obrony
Zawsze powtarzam moim pacjentom, że leczenie zachowawcze jest pierwszą i bardzo ważną linią obrony, zwłaszcza we wczesnych stadiach haluksów. Kluczowe znaczenie ma tutaj odpowiednie obuwie. Noszenie butów z szerokim przodem, które nie uciskają palców, oraz na niskim obcasie, jest absolutną podstawą. Taka zmiana może przynieść znaczną ulgę w bólu i co ważne, spowolnić postęp deformacji.- Indywidualnie dobrane wkładki ortopedyczne: Są one projektowane tak, aby poprawić biomechanikę stopy, prawidłowo rozłożyć naciski i wspomóc łuki stopy, co może zmniejszyć obciążenie w okolicy haluksa.
- Separatory i kliny międzypalcowe: To małe, silikonowe elementy, które umieszcza się między palcami, aby utrzymać je w prawidłowej pozycji i zapobiec dalszemu nachylaniu się palucha.
- Aparaty korekcyjne (np. szyny na noc): Te urządzenia są stosowane głównie w nocy, aby delikatnie prostować paluch i utrzymać go w skorygowanej pozycji. Mogą pomóc w zmniejszeniu bólu i zapobiec pogłębianiu się deformacji.
Ważnym elementem leczenia zachowawczego są również regularne ćwiczenia domowe, które pomogą wzmocnić mięśnie stopy i utrzymać jej elastyczność:
- Podnoszenie palcami drobnych przedmiotów: Spróbuj podnosić z podłogi małe przedmioty, takie jak kulki, chusteczki czy ołówki, używając wyłącznie palców stopy. To wzmacnia mięśnie odpowiedzialne za stabilizację.
- Turlanie piłeczki pod stopą: Siedząc, turlaj małą piłeczkę (np. tenisową) pod stopą, od palców do pięty. To masuje stopę, poprawia krążenie i rozluźnia napięte mięśnie.
- Ćwiczenia z gumą oporową: Załóż gumę oporową na duże palce u obu stóp i spróbuj oddalać je od siebie, pokonując opór gumy. To pomaga wzmocnić mięśnie odwodzące paluch.
Fizjoterapia odgrywa kluczową rolę w łagodzeniu objawów i poprawie funkcji stopy. W gabinecie fizjoterapeutycznym stosuje się szereg metod, w tym terapię manualną, która ma na celu mobilizację stawów i rozluźnianie tkanek miękkich. Często wykorzystywany jest również kinesiotaping, czyli aplikacja specjalnych plastrów, które wspierają mięśnie i stawy, zmniejszając ból i obrzęk. Ponadto, w leczeniu haluksów bardzo skuteczne są zabiegi fizykalne, takie jak laseroterapia, krioterapia, fala uderzeniowa czy pole magnetyczne. Wszystkie te metody działają przeciwbólowo i przeciwzapalnie, przynosząc ulgę i poprawiając komfort życia.
W kontekście leczenia zachowawczego nie można zapomnieć o leczeniu farmakologicznym. Stosowanie doustnych lub miejscowych niesteroidowych leków przeciwzapalnych (NLPZ) może przynieść doraźną ulgę w bólu i zmniejszyć stan zapalny. Muszę jednak podkreślić, że leki te jedynie łagodzą objawy i nie rozwiązują problemu samej deformacji. Są one wsparciem w walce z bólem, ale nie zastąpią kompleksowego podejścia do leczenia haluksów.
Kiedy operacja haluksa jest konieczna? Sygnały do konsultacji z ortopedą
Wielu moich pacjentów pyta, kiedy właściwie należy rozważyć operację. Moja odpowiedź jest zawsze taka sama: leczenie operacyjne staje się zalecane, gdy metody zachowawcze, które opisałem wcześniej, nie przynoszą już ulgi. Jeśli ból jest znaczny i przewlekły, a deformacja stopy utrudnia codzienne funkcjonowanie chodzenie, noszenie butów, wykonywanie prostych czynności to jest to wyraźny sygnał, że nadszedł czas na konsultację z ortopedą w celu oceny możliwości chirurgicznych.
Przygotowanie do wizyty u ortopedy może znacząco usprawnić proces diagnostyki i planowania leczenia. Oto kilka praktycznych wskazówek:
- Zbierz historię objawów: Kiedy zaczęły się dolegliwości? Jakie są ich nasilenie i częstotliwość? Co je nasila, a co łagodzi?
- Przygotuj listę stosowanych metod leczenia zachowawczego: Poinformuj lekarza o wszystkich próbach leczenia, takich jak zmiana obuwia, wkładki, fizjoterapia czy leki.
- Zabierz ze sobą ewentualne zdjęcia RTG stopy: Jeśli masz już wykonane zdjęcia rentgenowskie, zabierz je ze sobą. Jeśli nie, lekarz prawdopodobnie zleci je na miejscu.
Operacja haluksa przewodnik po metodach chirurgicznych w Polsce
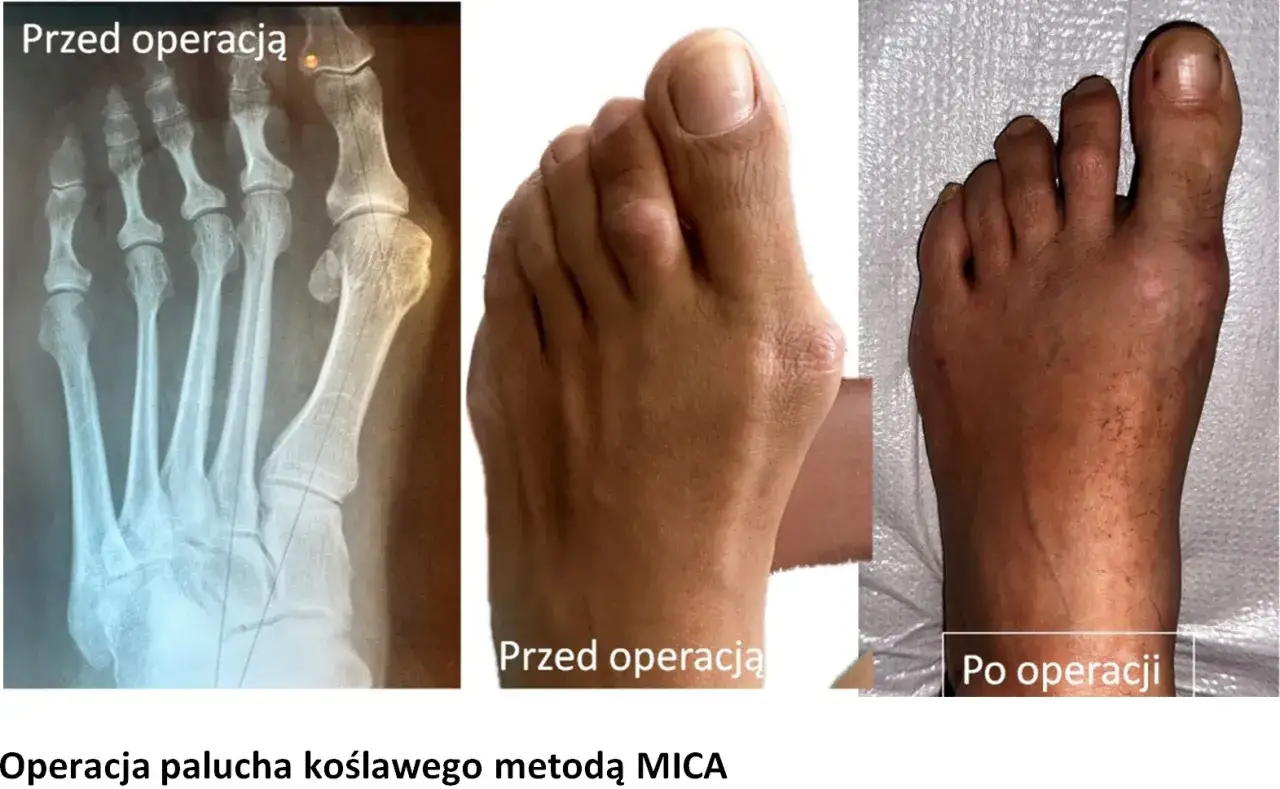
Współczesna chirurgia stopy oferuje wiele skutecznych metod leczenia haluksów. Osobiście widzę ogromny postęp w tej dziedzinie. Tradycyjnie stosowane metody, takie jak Scarf czy Chevron, są nadal bardzo efektywne, jednak coraz większą popularność zyskuje chirurgia małoinwazyjna (MICA). Ta technika, dzięki mniejszym nacięciom, znacząco redukuje ból pooperacyjny, minimalizuje ryzyko powikłań i co najważniejsze dla pacjentów, skraca czas rekonwalescencji. Po operacji MICA pacjent może obciążać stopę od razu w specjalnym bucie, co jest ogromną zaletą. Wybór odpowiedniej metody zawsze zależy od stopnia deformacji, indywidualnej anatomii stopy oraz doświadczenia chirurga.
W Polsce stosuje się wiele technik operacyjnych, a ich wybór jest zawsze dostosowany do konkretnego przypadku. Warto wiedzieć, że istnieje ponad 100 różnych metod, ale niektóre z nich są wykonywane najczęściej:
- Chevron: Popularna technika, szczególnie przy umiarkowanych deformacjach, polegająca na przecięciu kości śródstopia w kształcie litery V i przesunięciu jej w celu korekcji.
- Scarf: Bardziej zaawansowana technika, stosowana przy większych deformacjach, gdzie kość śródstopia jest przecinana w kształcie litery Z i stabilizowana.
- Akin: Często łączona z innymi technikami, polega na korekcji samego paliczka palucha.
- Lapidus: Stosowana w przypadku niestabilności stawu śródstopno-klinowatego, polega na usztywnieniu tego stawu, co stabilizuje całe śródstopie.
Decyzja o operacji wiąże się również z wyborem placówki. W Polsce operację haluksa można wykonać zarówno na NFZ, jak i prywatnie. Oto porównanie:
| Kryterium | NFZ | Prywatnie |
|---|---|---|
| Dostępność | Refundowana przez Narodowy Fundusz Zdrowia. | Dostępna w prywatnych klinikach i szpitalach. |
| Czas oczekiwania | Może być bardzo długi, np. w województwie mazowieckim czas oczekiwania potrafi przekraczać 700 dni. | Zabieg można przeprowadzić znacznie szybciej, często w ciągu kilku tygodni. |
| Koszt | Brak bezpośrednich kosztów dla pacjenta (poza ewentualnymi opłatami za konsultacje przedoperacyjne czy rehabilitację poza systemem). | Znaczący koszt, który pacjent pokrywa w całości (cena operacji, konsultacje, rehabilitacja). |
Powrót do sprawności po operacji haluksa co Cię czeka?
Kluczową rolę w procesie powrotu do sprawności odgrywa rehabilitacja. Bez niej trudno mówić o pełnym sukcesie operacji. Program rehabilitacyjny obejmuje zazwyczaj mobilizację blizny i stawów, aby zapobiec zrostom i przywrócić pełen zakres ruchu. Niezwykle ważne są również ćwiczenia przywracające prawidłowy wzorzec chodu oraz wzmacniające mięśnie stopy i łydki. Czas powrotu do pełnej sprawności jest indywidualny dla każdego pacjenta, ale zazwyczaj wynosi od 3 do 6 miesięcy.
Po zabiegu mogą pojawić się typowe problemy, z którymi warto umieć sobie radzić:
- Blizna: Początkowo może być twarda i wrażliwa. Regularny masaż blizny (po zagojeniu rany) z użyciem specjalnych maści może poprawić jej elastyczność i wygląd.
- Obrzęk: Opuchlizna stopy po operacji jest normalna i może utrzymywać się nawet przez kilka tygodni lub miesięcy. Pomaga elewacja stopy, chłodzenie oraz delikatne ćwiczenia poprawiające krążenie.
- Ograniczenia ruchomości: Początkowo zakres ruchu w stawie palucha może być ograniczony. Regularne ćwiczenia z fizjoterapeutą pomogą go stopniowo przywrócić.
Często pytacie mnie, kiedy będziecie mogli wrócić do codziennych aktywności. Czas jest zawsze indywidualny, ale mogę podać ogólne ramy. Do pracy biurowej, która nie wymaga długiego stania czy chodzenia, można zazwyczaj wrócić po 4-8 tygodniach. Jeśli Twoja praca jest fizyczna, powrót może zająć 3-4 miesiące. Prowadzenie samochodu jest możliwe, gdy czujesz się pewnie i nie przyjmujesz silnych leków przeciwbólowych, zazwyczaj po około 6-8 tygodniach. Z kolei powrót do uprawiania sportu, zwłaszcza tych obciążających stopy, powinien nastąpić nie wcześniej niż po 3-6 miesiącach, po konsultacji z fizjoterapeutą i ortopedą.
Jak zapobiegać nawrotom haluksów?
Niestety, nawet po skutecznej operacji haluks może nawrócić. Ryzyko nawrotu, w zależności od zastosowanej metody i indywidualnych predyspozycji, może wynosić od kilku do nawet ponad 30%. Dlatego tak ważna jest długoterminowa profilaktyka. Kluczowe jest stosowanie się do wszystkich zaleceń pooperacyjnych, które otrzymałeś od swojego chirurga i fizjoterapeuty. To podstawa, by utrzymać efekty zabiegu.
Niezwykle istotne jest również noszenie odpowiedniego obuwia szerokie noski, niskie obcasy, unikanie ciasnych i szpiczastych butów to nawyk, który powinien towarzyszyć Ci już zawsze. Równie ważne jest kontynuowanie ćwiczeń wzmacniających stopę, nawet po zakończeniu formalnej rehabilitacji. Regularne ćwiczenia pomagają utrzymać prawidłową biomechanikę stopy i wzmocnić mięśnie, które stabilizują paluch.
Nie mogę wystarczająco podkreślić wagi regularnych kontroli u specjalisty. Nawet jeśli czujesz się świetnie, warto co jakiś czas odwiedzić ortopedę, aby upewnić się, że wszystko jest w porządku. Stała dbałość o prawidłową biomechanikę stopy, na przykład poprzez noszenie indywidualnie dobranych wkładek ortopedycznych i wykonywanie zaleconych ćwiczeń, to najlepsza inwestycja w zdrowie Twoich stóp i profilaktyka nawrotów haluksów.